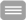von A - Z
A
apricare

Ethik-Kommission der Friedrich-Schiller-Universität Jena an der Medizinischen Fakultät (Ethikantragsnummer: 3009/12-10)
In der Beobachtungsstudie mit prospektivem Längsschnittdesign wird der Zusammenhang zwischen Bindungsstilen und Selbstmanagementfähigkeiten bei hausärztlich versorgten Patient:innen mit Multimorbidität untersucht. Die Bindungstheorie bietet das Potential, aus einer entwicklungspsychologischen Perspektive interindividuelle Unterschiede in Bezug auf die Fähigkeiten zum Selbstmanagement in Abhängigkeit von personenbezogenen Faktoren zu erklären.
Über 200 Patient:innen mit mindestens drei gleichzeitig bestehenden chronischen Erkrankungen (Diabetes Typ II, Hypertonie, mindestens eine weitere beliebige chronische Erkrankung) im Alter zwischen 50-85 Jahren aus 8 Hausarztpraxen werden nach Rekrutierung und 12 Monate später untersucht. Dabei erfolgt die Bindungsklassifikation mittels Selbstbeschreibungsinstrumenten und Bindungsinterviews. Die primäre Zielgröße ist die Selbstmangementfähigkeit, die sekundären Zielgrößen sind medikamentenbezogene Compliance, Nutzung des medizinischen Versorgungssystems, Lebensqualität und Gesundheitszustand. Als Kovariaten werden insbesondere der Schweregrad der Erkrankungen, das Alter und Depression berücksichtigt. Die erwarteten Ergebnisse bieten eine wichtige Grundlage zur Einschätzung der Selbstmanagementfähigkeiten beim Vorliegen multipler Erkrankungen in Abhängigkeit von unterschiedlichen Patient:innentypen.
Studienziel
Diese Beobachtungsstudie mit prospektivem Längsschnittdesign untersucht den Einfluss von Bindung auf die Selbstmanagementfähigkeiten von Patient:innen mit drei parallel bestehenden chronischen Erkrankungen - (Diabetes Typ II, Hypertonie, mindestens eine weitere beliebige chronische Erkrankung).
Primäres Ziel
Erhebung und Analyse der Selbstmanagementfähigkeiten in Abhängigkeit vom Bindungsstil bei hausärztlich versorgten Patient:innen mit drei chronischen Erkrankungen.
Sekundäre Ziele
Erhebung und Analyse der Medikamenten-Compliance, der Nutzung des medizinischen Versorgungssystems, der Lebensqualität, des Gesundheitszustandes dieser Patient:innen in Abhängigkeit vom Bindungsstil.
Prüfung des mediierenden Einflusses der Arzt-Patient-Beziehung auf den Zusammenhang zwischen Bindung und Selbstmanagement.
Methoden
Die Erhebung erfolgt über Fragebögen und Interviews für die Patient:innen sowie einer Diagnoseerhebung und Schweregradeinschätzung durch den/die Hausärzt:in. 200 Patient:innen sollen insgesamt rekrutiert werden.
Zielgrößen
Primäre Zielgröße: Selbstmanagementfähigkeiten
Sekundäre Zielgrößen: medikamentenbezogene Compliance, Bedürfnis nach medizinischer Mitentscheidung, Nutzung des medizinischen Versorgungssystems, Lebensqualität und Gesundheitszustand
Studienpopulation
hausärztlich versorgte Patient:innen mit drei parallel bestehenden chronischen Erkrankungen (Diabetes Typ II, Hypertonie, mindestens eine weitere beliebige chronische Erkrankung) im Alter zwischen 50-85 Jahren
Studiendesign
prospektive Beobachtungsstudie, längsschnittliches Design mit zwei Messzeitpunkten
Projektteam
- Dr. Katja Brenk-Franz (ehemals Institut für Allgemeinmedizin Jena)
- Fabian Tiesler (ehemals Institut für Allgemeinmedizin Jena)
- Dr. Christian Fleischhauer (ehemals Institut für Allgemeinmedizin Jena)
- Nico Schneider (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- Prof. Dr. Jochen Gensichen (ehemals Institut für Allgemeinmedizin Jena)
- Prof. Dr. Bernhard Strauß; Institut für Psychosoziale Medizin und Psychotherapie, Universitätsklinikum Jena
- Paul Ciechanowski ; Department of Psychiatry and Behavioral Sciences, University of Washington
Publikationen
Eigene Artikel / Bücher
- Brenk-Franz K, Strauß B, Tiesler F, Fleischhauer C, Schneider N, Gensichen J. Patient-provider relationship as mediator between adult attachment and self-management in primary care patients with multiple chronic conditions. J Psychosom Res. 2017;97:131-5. [Link]
- Brenk-Franz K. Die Bedeutung von Bindungsmerkmalen in der Primärmedizin. In: Strauß B, Schauenburg H, editors. Bindung in Psychologie und Medizin Grundlagen, Klinik und Forschung : Ein Handbuch. Stuttgart: Kohlhammer; 2016.
- Brenk-Franz K, Strauß B. Bindung in der primärmedizinischen Versorgung. Psychother Dialog. 2016;3:86-90.
- Strauss B, Brenk-Franz K. The relevance of attachment theory in medical care. In: Hunter JJ, Maunder RG, editors. Improving patient treatment with attachment theory: A guide for primary care practitioners and specialists: Springer; 2016.
- Brenk-Franz K. Bindung und Selbstmanagement von Patienten in der Primärversorgung. Marburg: Tectum; 2015.
- Brenk-Franz K, Strauss B, Tiesler F, Fleischhauer C, Ciechanowski P, Schneider N, Gensichen J. The influence of adult attachment on patient self-management in primary care - the need for a personalized approach and patient-centred care. PLoS One. 2015;10(9):e0136723. [PDF]
Kongresse
- Brenk-Franz K, Tiesler F, Strauß B, Ciechanowski P, Fleischhauer C, Schneider N, Gensichen J. Activation of the attachment system by multiple chronic diseases as stressful events and the influence on diabetes related self-management behavior (Vortrag). 7th International Stress and Behavior Conference; 22.-24-06.2016; Miami, USA.
- Brenk-Franz K, Strauß B, Tiesler F, Fleischhauer C, Schneider N, Gensichen J. Der Einfluss der sozialen Unterstützung auf das Selbstmanagement bei Patienten mit Multimorbidität (Vortrag). 50 Kongress für Allgemeinmedizin und Familienmedizin; 29.09.-02.10.2016; Frankfurt am Main.
- Brenk-Franz K, Strauss B, Tiesler F, Sommer M, Fleischhauer C, Schneider N, Gensichen J. Grundlegende Behandlungsbarrieren bei Patienten mit Multimorbidität - Identifikation von krankheitsspezifischen Prädiktoren für Selbstmanagement (Vortrag). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien.
- Brenk-Franz K, Strauss B, Tiesler F, Ciechanowski P, Fleischhauer C, Schneider N, Gensichen J. Bindung als Prädiktor für Patientenselbstmanagement bei multimorbiden Diabetes-Patienten und die Notwendigkeit eines personalisierten Ansatzes in der Primärversorgung (Vortrag). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien.
- Brenk-Franz K, Fleischhauer C, Strauss B, Ciechanowski P, Tiesler F, Gensichen J. Bindung und Selbstmanagementfähigkeiten bei älteren Patienten mit Multimorbidität in der Primärversorgung (DFG-Projekt apricare - FZ GE 2073/5-1) (Vortrag). 46 Kongress für Allgemeinmedizin und Familienmedizin; 20.-22.09.2012; Rostock.
B
Bellagio-Modell
Bevölkerungsorientierte Primärversorgung
Was ist das Bellagio-Modell?
- es ist ein evidenzgestützter Bezugsrahmen zur Bewertung niedrigschwelliger Versorgung kranker, vulnerabler und gesunder Menschen
- es ist konzeptionell, länder- und systemübergreifend und überwindet Grenzen zwischen Versorgungssektoren und Institutionen
- es ist ein Diagnose- und Bewertungsinstrument
Welche Ziele hat das Bellagio-Modell?
"Auf Basis der aktuellsten Forschung, theoretischer Modelle und praktischer Erfahrungen sollen für die leistungsfähige Primärversorgung im 21. Jahrhundert essentielle Erfolgsfaktoren identifiziert werden. Bei der Umsetzung in Praxis, Planung und Politik soll das Modell unterstützend tätig sein."
Was beinhaltet das Bellagio-Modell?
Das Modell setzt sich aus 10 sich ergänzenden Kernelementen zusammen. Von bevölkerungsorientierter Primärversorgung spricht man, wenn alle zehn Elemente, die sich gemeinsam bedingen, gleichermaßen berücksichtigt sind und die Umsetzung zu einem hohen Grad erreicht ist.
Die zehn Kernelemente des Bellagio-Modells.
Quelle: Schlette S, Lisac M, Wagner E, Gensichen J. Das Bellagio-Modell: ein evidenzgestützter,internationaler Bezugsrahmen für bevölkerungsorientierte Primärversorgung. Erste Erfahrungen. Z Evid Fortbild Qual Gesundhwesen. 2009;103(7):467-74.
1. Gemeinschaftliche Führung
Leistungserbringer:innen, Kostenträger:innen, Expert:innen und politische Entscheider:innen entwickeln gemeinsam eine Vision für die primäre Gesundheitsversorgung eines Landes bzw. einer Region. Dabei leisten unabhängige Steuerungsgremien, die von Land zu Land institutionell unterschiedlich verankert sein können, strategische Unterstützung für die Neuausrichtung der Primärversorgung.
2. Public Trust
Das – konstruktive, nicht blinde – Vertrauen der Bevölkerung in die Verlässlichkeit und Legitimation von Politik und politisch Verantwortlichen sowie in die Zuverlässigkeit und Transparenz von Entscheidungsstrukturen des Gesundheitswesens ist unabdingbar. Vertrauen ins Gesundheitswesen und in die Versorger beruht auf unmittelbar positiven Erfahrungen mit Leistungserbringern bzw. auf verlässlich zugänglichen, qualitativ hochwertigen und sicheren Gesundheitsangeboten.
3. Vertikale und horizontale Integration
Die strukturierte Zusammenarbeit zwischen Primärversorgern und Sekundärversorgung – d.h. Fachärzt:innen und Krankenhäuser - gilt es auszubauen (vertikal) und die sektorübergreifende Integration von Gesundheits- und anderen relevanten Fachkräften, Einrichtungen und Angeboten in der Gemeinde zu stärken (horizontal).
4. Fachliche Netzwerke vor Ort
Fachliche Netzwerke vor Ort wie z.B. Praxisnetze, Qualitätszirkel, oder Laborgemeinschaften bieten die Möglichkeit zur gemeinsamen Fortbildung und Qualitätsförderung, aber auch zu Effizienzsteigerungen durch die Teilung gemeinsamer Kosten für z.B. Labor oder Patient:innenschulungen.
5. Standardisierte Datenerhebung
Standardisierte Datenerhebung beinhaltet die systematische Entwicklung und Evaluation von Indikatoren zur Messung von Zugang, Qualität, Sicherheit und Effizienz in der Primärversorgung. Diese Indikatoren liefern die Grundlage für evidenzbasierte Entscheidungsfindung auf allen Ebenen.
6. Forschung und Entwicklung
Systematische Reviews und Meta-Analysen, d.h. die Kombination von Studien zur Anwendungsforschung in der klinischen Praxis mit Untersuchungen zu bevölkerungsorientierten Versorgungsforschung tragen zu angemessenen Entscheidungen in Praxis und Management bei, in dem sie die Evidenz bzw. das beste verfügbare Wissen bereitstellen. Auch bei F & E ist die Informationstechnologie eine tragende Säule.
7. Vergütungsmix
Kopfpauschalen für präventive und kurative Leistungen werden mit finanziellen Anreizen für verbesserte Behandlungsergebnisse, Versorgungskoordination und Patientenzufriedenheit sowie für Datendokumentation und Einsatz leistungsfähiger Gesundheitsinformationssysteme ergänzt.
8. Infrastruktur
Die Infrastruktur der Primärversorgung kann durch Bereitstellung von über Sektoren und Settings hinweg angelegte evidenzbasierten Leitlinien und Informationstechnologie ausgebaut werden. Strukturierte Behandlungsprogramme, individuelle Patient:innenbegleitung durch nichtärztliches Gesundheitspersonal und die Unterstützung des Selbstmanagement der Patient:innen stärken die Infrastruktur der Primärversorgung.
9. Aktive Praxisverbesserungsprogramme
Aktive Praxisverbesserungsprogramme dienen der Verbesserung der täglichen Arbeit auf allen Ebenen des Systems. Instrumente des Qualitätszyklus können hier unterstützend wirken.
10. Bevölkerungsorientiertes Management
Bevölkerungsorientiertes Management entlang des Kontinuums der Gesundheitsversorgung begleitet aktiv sowohl gesunde Bevölkerungsgruppen (Prävention, Gesundheitsförderung) als auch akut und chronisch kranke Patient:innen (Behandlung, Schulung, Self-Care Management).
Das Modell entfaltet seine Wirkung nicht im einzelnen Element, sondern in der synergistischen Wirkung aller Faktoren.
Wer steht hinter dem Bellagio-Modell
Eine interdisziplinäre Gruppe von 24 Expert:innen aus neun Ländern traf sich im Frühjahr 2008 in Bellagio am Comer See.
Die Initiator:innen dabei waren: Sophia Schlette (Gütersloh), Ed Wagner (Seattle) und Jochen Gensichen (München)
Teilnehmer der Bellagio-Konferenz
Anne Frølich, Institute of Public Health, University of Copenhagen (Dänemark); Frede Olesen, Research Unit for General Practice, Aarhus University (Dänemark); Norbert Donner-Banzhoff, Institut für Allgemeinmedizin, Universität Marburg (Deutschland); Jochen Gensichen, ehemals Institut für Allgemeinmedizin, Universitätsklinikum Jena, Friedrich-Schiller-Universität (Deutschland); Thomas Heil, Berlin (Deutschland); Melanie Lisac, Themenfeld Gesundheit, Bertelsmann Stiftung, Gütersloh (Deutschland); Sophia Schlette, Themenfeld Gesundheit, Bertelsmann Stiftung, Berlin/Gütersloh (Deutschland); Ain Aaviksoo, PRAXIS Center for Policy Studies, Tallinn (Estland); Yann Bourgueil, Institut de recherche et documentation en économie de la santé (IRDES), Paris (Frankreich); Marianne Samuelson, Department of General Medicine, University of Caen-Basse, Normandie (Frankreich); Bert Vrijhoef, Department of Nursing Science, Maastricht University (Niederlande); Michel Wensing, Centre for Quality of Care Research (WOK), Radboud University Nijmengen (Niederlande); Zbigniew Krol, Public Health Institute, Jagiellonian University, Krakau (Polen); Josep Argimon, Catalan Health Service, Barcelona (Spanien); Tino Martí, Catalan Institute of Health Service, Barcelona (Spanien); Jennifer Dixon, Nuffield Trust, London (Vereinigtes Königreich); Derek Feeley, National Health Service Scotland (Vereinigtes Königreich); Nick Goodwin, King’s Fund, London (Vereinigtes Königreich); Chris Ham, Health Services Management Centre, University of Birmingham (Vereinigtes Königreich); Sophia Chang, California Healthcare Foundation, Oakland (Vereinigte Staaten); Charles M. Kilo, GreenField Health and TheGreenField Group, Portland (Vereinigte Staaten); Barbara Starfield, Johns Hopkins University, Baltimore (Vereinigte Staaten); John Tooker, American College of Physicians (ACP), Washington DC (Vereinigte Staaten), Ed Wagner, MacColl Institute for Healthcare Innovation, Seattle (Vereinigte Staaten)
Publikationen und Downloads
Downloads Country Case Studies
- Dänemark (Denmark) [PDF]
- Deutschland (Germany) [PDF]
- Frankreich (France) [PDF]
- Niederlande (Netherlands) [PDF]
- Polen (Poland) [PDF]
- Spanien (Catalonia) [PDF]
- Vereinigtes Königreich (UK) [PDF]
- Vereinigte Staaten (USA) [PDF]
- Synopsis Druckversion [PDF]
Fachpublikationen
- Schlette S, Lisac M, Wagner E, Gensichen J. Das Bellagio-Modell: ein evidenzgestützter,internationaler Bezugsrahmen für bevölkerungsorientierte Primärversorgung. Erste Erfahrungen. Z Evid Fortbild Qual Gesundhwesen. 2009;103(7):467-74. [Link]
- Sachverständigenrat. Koordination und Integration - Gesundheitsversorgung in einer Gesellschaft des längeren Lebens - Sondergutachten 2009, Langfassung. Bonn: Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen; 2009.
Vorträge
- Gensichen J. Versorgung chronisch Kranker - Bevölkerungsorientierte Primärversorgung. Vortrag GMK-Forum. Erfurt: 24.06.2009. [PDF]
- Schlette S, Frohlich A, Martí T. The Bellagio Model - Population-oriented Primary Care: A diagnostic grid to assess, improve and enhance primary care. Vortrag BMJ International Forum, Session B5. Berlin: 18.03.2009. [PDF]
Links

Inanspruchnahme von Gesundheitsversorgung im Zusammenhang mit der Lyme Borreliose: Analyse von Krankenkassendaten
Unsicherheiten bei Diagnose und Therapie der Erkrankung Lyme-Borreliose führen zu erheblicher Fehlversorgung. In Deutschland gibt es bislang keine belastbaren Daten zur Krankheitslast und Inanspruchnahme des Gesundheitswesens.
Studienziel
Analyse der Patient:innenversorgung im Zusammenhang mit der Lyme-Borreliose in Deutschland
Methoden
Anhand von Sekundärdaten einer Krankenkasse soll die Versorgung auf nationaler Ebene charakterisiert werden. Hierzu wird insbesondere die durchgeführte Diagnostik und Therapie analysiert.
Projektteam
- Prof. Dr. Jochen Gensichen (ehemals Institut für Allgemeinmedizin Jena)
- Prof. Dr. Michael Freitag (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- Prof. Dr. Klaus-Peter Hunfeld und Iris Müller, Zentralinstitut für Laboratoriumsmedizin, Krankenhaus Nordwest, Frankfurt am Main
- PD Dr. Gabriele Poggensee, Robert-Koch-Institut, Fachgebiet Surveillance, Abteilung für Infektionsepidemiologie, Berlin
- Dr. Elke Scharnetzky, DAK, Deutsche Angestellten Krankenkasse, Hamburg
Publikationen
Eigene Artikel
- Müller I, Freitag MH, Poggensee G, Scharnetzky E, Straube E, Schoerner C, Hlobil H, Hagedorn HJ, Stanek G, Schubert-Unkmeir A, Norris DE, Gensichen J, Hunfeld KP. Evaluating frequency, diagnostic quality and cost of Lyme borreliosis testing in Germany: A retrospective model analysis. Clin Dev Immunol. 2012;2012:595427. [PDF]
Kongresse
- Freitag M, Krause N, Müller I, Scharnetzky E, Hunfeld KP, Gensichen J. Epidemiologie der Lyme-Borreliose: Eine Sekundärdatenanalyse (Vortrag). 46 Kongress für Allgemeinmedizin und Familienmedizin; 20.-22.09.2012; Rostock.
C
Chronische DepressionChronisch verlaufende Depression in der Primärversorgung
Eine Querschnittserhebung zum diagnostischen und therapeutischen Vorgehen von Hausärzt:innen
Depressive Störungen nehmen mit einer Punktprävalenz von ca. 11% eine wichtige Rolle in der Primärversorgung ein. Bei mindestens 50% der Fälle tritt nach der Ersterkrankung wenigstens eine weitere depressive Episode auf. Fast 2/3 aller Betroffenen werden ausschließlich hausärztlich behandelt. Während die Studienlage zur unipolaren depressiven Episode umfassend ist, weiß man wenig über die empfohlene und tatsächliche Behandlung von Patient:innen mit chronisch verlaufender Depression in der Hausarztpraxis. Routinedatenanalysen zufolge werden nur etwa 12% der Patient:innen mit chronisch verlaufender Depression entsprechend der Leitlinienempfehlung (Kombinationstherapie oder stationär) behandelt (Faktencheck Depression: Bertelsmann-Stiftung 2014). Die Dauer der medikamentösen Erhaltungstherapie für Patient:innen mit rezidivierend oder chronisch verlaufenden Depressionen scheint nicht wesentlich länger zu sein als für Patient:innen, die sich nach erstmalig dokumentierter depressiver Episode im Stadium der Remission befinden. Vielmehr könnte die Länge der medikamentösen Erhaltungstherapie stärker von bestimmten patient:innenbezogenen Faktoren abhängen (Piek et al. 2014. Maintenance use of antidepressants in Dutch general practice: non-guideline concordant. PLoS One).
Studienziel
Eine anonyme schriftliche Befragung soll Hinweise darauf geben, ob und wenn ja, inwiefern Hausärzt:innen (HÄ) in ihrem therapeutischen Vorgehen zwischen Patient:innen mit chronisch verlaufender Depression und Patient:innen mit erstmalig aufgetretener depressiver Episode unterscheiden. Auch soll ermittelt werden, welche patient:innenbezogenen Faktoren (Alter, Komorbidität etc.) für die Behandlung chronisch depressiver Patient:innen relevant sind.
Methoden
Eine erste explorative schriftliche Befragung von 1000 zufällig ausgewählten niedergelassenen Hausärzt:innen (FÄ für Allgemeinmedizin und hausärztlich tätige Internist:innen aus Deutschland). Statistisch-deskriptive Analyse der hausärztlichen Angaben.
Projektteam
Kooperationspartner
- Prof. Dr. Jochen Gensichen, (ehemals Institut für Allgemeinmedizin Jena)
- Prof. Dr. Thomas Kühlein (Allgemeinmedizinisches Institut am Universitätsklinikum Erlangen)
Publikationen
Eigene Artikel
- Wolf F*, Freytag A*, Schulz S, Lehmann T, Schaffer S, Vollmar HC, Kühlein T, Gensichen J. German general practitioners’ self-reported management of patients with chronic depression. BMC Psychiatry. 2017;17(1):401. *contributed equally [PDF]
Kongresse
- Wolf F, Freytag A, Schulz S, Gensichen J, editors. Improving chronic depression care in general practice (Vortrag). European General Practice Research Network; 2016 12.-16.10.2016; Leipzig.
- Wolf F, Freytag A, Schulz S, Lehmann T, Schaffer S, Kühlein T, Gensichen J. Hausarztbefragung zur Versorgung von Patienten mit chronischer Depression: Hinweise auf regionale Unterschiede (Poster). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main. [Poster]
- Wolf F, Freytag A, Schulz S, Lehmann T, Kühlein T, Gensichen J. Managing patients with chronic depression in primary care (Vortrag). WONCA Europe 2016 Conference; 15.-18.06.2016; Kopenhagen, Dänemark.
- Wolf F, Freytag A, Schulz S, Lehmann T, Kühlein T, Gensichen J. Chronic depression care in general practice (Vortrag). European General Practice Research Network; 20.-24.05.2016; Tel Aviv, Israel.
- Wolf F, Freytag A, Gensichen J. Chronische oder wiederkehrende Depression in der Primärversorgung – Eine Querschnittserhebung zum diagnostischen und therapeutischen Vorgehen von Hausärzten (Vortrag). DGPPN Kongress 2015; Schwerpunkt Hausarztpraxis; 25.-28.11.2015; Berlin.

CRP-Praxis
(Pilotprojekt im Rahmen von RESPoNsE)
„Der Einfluss von semiquantitativen CRP-Schnelltests auf die Diagnostik und Behandlung von Patient:innen in der Hausarztpraxis – Evaluierung eines Pilotprojekts mittels Fragebogenerhebung“
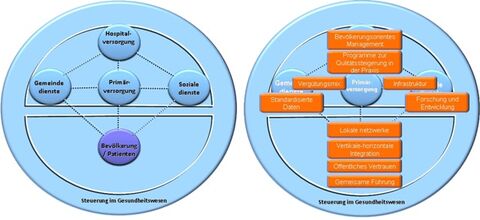
Die CRP-Praxis-Studie als Pilotstudie des RESPoNsE Forschungspraxennetzes untersuchte den Einfluss von semiquantitativen CRP-Schnelltests (so genannte Point-of-Care-Tests) auf hausärztliche Entscheidungen bezüglich weiterer Diagnostik und Therapie.
Das C-reaktive Protein (CRP) ist ein Körpereiweiß, das in der Leber gebildet wird. Bei Infektionen und anderen Entzündungsprozessen steigt die CRP-Konzentration im Blutplasma an. Die Höhe des CRP-Werts kann bei der Einschätzung des Schweregrades einer Infektion und bei der Unterscheidung zwischen bakteriellen und viralen Erregern helfen.
Die Studie wurde in 49 Thüringer, Berliner sowie Brandenburger Hausarztpraxen im Zeitraum von 11/2022 bis 04/2023 durchgeführt. Pro Praxis wurden insgesamt 50 Schnelltests zur Verfügung gestellt, die direkt an den Patient:innen angewandt werden konnten, ohne dass eine Blutprobe an ein externes Labor geschickt werden musste. Die Auswahl, wann und ob ein:e Patient:in getestet wurde, erfolgte selbstständig durch die Praxen. Die Ergebnisse der Tests wurde pro Patient:in auf einem Fragebogen dokumentiert. Zusätzlich wurd erhoben, ob, in Abhängigkeit des Ergebnisses, weitere diagnostische oder therapeutische Schritte unternommen wurden.
Erste Ergebnisse von insgesamt 1740 Schnelltestanwendungen haben wir in einem Factsheet zusammengefasst.
Im Anschluss an den ersten Teil der Studie erfolgten zehn qualitative Interviews mit teilnehmenden Ärzt:innen. Darin sollten Umsetzbarkeit und Nutzen der CRP-Schnelltests in der ambulanten Patient:innenversorgung genauer untersucht werden.
Projektteam
Material
- Factsheet: Welchen Einfluss haben semiquantitative CRP Schnelltests auf die Diagnostik und Behandlung von Patient:innen in der Hausarztpraxis? - Lehmann L, Markwart R, Krause M, Jung P, Rost L, Doepfmer S, Kuempel L, Kuschick D, Toutaoui K, Heintze C, Bleidorn J, Wolf F. PDF
D
Daten-Monitoring
Daten-Monitoring für Depression im jährlich erscheinenden Versorgungs-Report des WIdO
Der Versorgungs-Report ist eine jährliche Publikationsreihe des WIdO (Wissenschaftliches Institut der AOK), die erstmals im Jahr 2010 erschienen ist. Der Report versteht sich als unabhängiges Diskussionsforum, das über aktuelle Themen der Gesundheitsversorgung sowie Hintergründe und Entwicklungen informiert. Maßgeblich in empirisch-analytischer Hinsicht ist die sektorübergreifende versichertenbezogene Versorgungsperspektive.
Der Versorgungs-Report 2013/2014 widmet sich schwerpunktmäßig der Depression. Das Buch beleuchtet dieses Krankheitsbild aus unterschiedlichen Perspektiven und liefert neue Erkenntnisse zu folgenden Punkten:
- Krankheitshäufigkeit, Versorgung mit Leistungen und Krankheitskosten
- Forschungsstand zum Thema Diagnose, Therapie und möglicher Angebote im Bereich Versorgung und Prävention
- Diskussion innovativer Versorgungsansätze
- Depression in der hausärztlichen Praxis
- Arzneimitteltherapie
Ein Team aus Wissenschaftler:innen des Instituts für Allgemeinmedizin in Jena, der Klinik für Psychiatrie und Psychotherapie II in Günzburg an der Universität Ulm sowie der Klinik für Psychiatrie, Psychotherapie und Psychosomatik am Bezirkskrankenhaus Augsburg hat dazu Routineabrechnungsdaten der AOK zur Pharmakotherapie bei Depression ausgewertet.
Insbesondere konnte gezeigt werden, dass im Jahr 2009 50% der ambulanten Patient:innen mit Depression Antidepressiva-Verordnungen ausschließlich von Hausärzt:innen (30% vom Fachärzt:innen) erhielten. Nur 16,8% der ausschließlich hausärztlich versorgten Patient:innen erhielten eine gemäß den Empfehlungen der Nationalen Versorgungsleitlinie Unipolare Depression genügend lange Erhaltungstherapie (27,5% der fachärztlich versorgten Patient:innen). Außerdem verordneten Hausärzt:innen Patient:innen deutlich häufiger Tri- und Tetrazyklische Antidepressiva (TCA) als Selektive Serotonin-Wiederaufnahmehemmer (SSRI), jedoch mit deutlich weniger DDD (Defined Daily Doses). Fachärzte verordneten TCA vergleichsweise höher dosiert.
Nach der Mitwirkung am Versorgungs-Report 2013/2014 zum Schwerpunktthema ‚Depression‘ haben wir im Daten-Monitoring-Teil des Versorgungs-Reports 2015/2016 die Analyse psycho- und pharmakotherapeutischer Versorgung von Patienten mit Depression übernommen.
Projektteam
Publikationen
- Freytag A, Kösters M, Schmauß M, Becker T, Gensichen J. Daten-Monitoring Depression zur psycho- und pharmakotherapeutischen Inanspruchnahme von Patienten mit Depression. In: Klauber J, Günster C, Gerste B, Robra BP, Schmacke N, editors. Versorgungs-Report 2015/2016. Stuttgart: Schattauer; 2015. p. 329-61.
- Freytag A, Kösters M, Schmauß M, Becker T, Gensichen J. Pharmakotherapie bei Depression. In: Klauber J, Günster C, Gerste B, Robra BP, Schmacke N, editors. Versorgungs-Report 2013/14. Stuttgart: Schattauer-Verlag; 2014. p. 99-123.

„Delegation in der Hausarztpraxis“
(Pilotprojekt im Rahmen von RESPoNsE)
Die Studie war das erste Pilotprojekt des Forschungspraxennetzes RESPoNsE. Im Zeitraum April bis Juli 2021 wurden Hausärzt:innen (HÄ) und MFA in den Bundesländern Berlin, Brandenburg und Thüringen zu ihrem tatsächlichen und vorstellbaren Delegationsverhalten befragt. 890 HÄ (16,1% aller angeschriebenen HÄ) und 566 MFA haben den schriftlichen Fragebogen ausgefüllt.
Unsere Befragung zeigte eine hohe Bereitschaft beider Berufsgruppen zur Delegation ärztlicher Tätigkeiten an MFA. Bereits heute werden viele Tätigkeiten in hausärztlichen Praxen delegiert, womit eine Ausweitung der Delegationsvereinbarung unter bestimmten Voraussetzungen möglich scheint. Auch gibt unsere Befragung Hinweise auf weitere Übertragungsmöglichkeiten, die teilweise über die Delegationsvereinbarung hinausgehen.
„Einstellungen von Hausärzt:innen und Medizinischen Fachangestellten zur Delegation ärztlicher Leistungen – Ergebnisse einer Befragung in Berlin, Brandenburg und Thüringen“ veröffentlicht. Die Publikation können Sie HIER kostenfrei abrufen.
Die Studienergebnisse einer Teilauswertung der Befragung zum hausärztlich-geriatrischen Basisassessment mit dem Titel:
„Einstellungen von Medizinischen Fachangestellten und Hausärzt:innen zum geriatrischen Assessment in der Hausarztpraxis. Eine Fragebogenerhebung in Thüringen, Berlin und Brandenburg“ wurden in der Zeitschrift für Allgemeinmedizin veröffentlicht. Der Artikel ist HIER ebenfalls kostenfrei abrufbar.
Projektteam
Projektteam Jena:
- Dr. med. Jutta Bleidorn
- Dr. med. Florian Wolf
- Dr. med. Markus Krause
- Liliana Rost, M.A.
G
Get.Feedback.GP
GET.FEEDBACK.GP – Depressions-Screening in der Hausarztpraxis: Steigerung der klinischen Effektivität und ökonomischen Effizienz durch patient:innenorientiertes Feedback
Projektlaufzeit: 01.09.2018 bis 28.02.2022
Förderer: Innovationsfonds des G-BA zur Förderung von Versorgungsforschung; Förderkennzeichen: 01VSF17033
Depressive Störungen gehören mit einer Prävalenz von ca. 11% zu den gravierendsten Störungen in der Versorgung: Betroffene verlieren im Durchschnitt 8.3 Lebensqualitäts-adjustierte Lebensjahre. Die mit depressiven Störungen assoziierten direkten Kosten für die Behandlung, aber auch die indirekten Kosten (z.B. durch Arbeitsausfall) machen einen Großteil der Gesundheitskosten aller psychischen Störungen aus. Eine frühzeitige Erkennung könnte das individuelle Leid lindern und sich zusätzlich auf die Kosten auswirken. Da mehr als die Hälfte der Diagnosen in Deutschland von Hausärzt:innen gestellt werden, ist die hausärztliche Versorgung der Schlüsselfaktor in der Erst-Diagnostik. Leitlinienempfehlungen bezüglich eines systematischen Depressionsscreenings zur Unterstützung der Erstdiagnose sind allerdings kontrovers. Wie die Studie DEPSCREEN-INFO zeigte, kann der direkte Einbezug von Patient:innen durch Feedback (=Rückmeldung) die Früherkennung von depressiven Störungen verbessern (Löwe et al. 2017. Brit J Psychiatry).
In der Get.Feedback.GP-Studie wurden im Zeitraum Juli 2019 – Juni 2020 Patient:innen in Thüringer Hausarztpraxen zum psychischen Wohlbefinden befragt und bei Einschluss in die Studie einem von drei Studienarmen (kein Feedback, nur Hausärzt:in erhält Feedback, Hausärzt:in UND Patient:in erhalten Feedback) zugeordnet. Nachbefragungen der Patient:innen erfolgte bis zu einem Jahr nach Einschluss in die Studie.
Die Ergebnisse der Studie wurden in der Zeitschrift Elsevier Lancet Psychiatry unter dem Titel: „Clinical effectiveness of patient-targeted feedback following depression screening in general practice (GET.FEEDBACK.GP): an investigator-initiated, prospective, multicentre, three-arm, observer-blinded, randomised controlled trial in Germany“ veröffentlicht und sind HIER abrufbar.
Studienziel
Effektivitätstestung einer breit verfügbaren, patient:innen-orientierten und minimal aufwändigen Feedbackintervention nach Depressionsscreening auf depressive Symptomatik und Kosten in der hausärztlichen Versorgung.
Projektteam
- Dr. med. Sven Schulz (Projektleitung)
- Liliana Rost, M.A. (Study Nurse)
- Anne Stein (wissenschaftliche Hilfskraft)
- Sebastian Riehl (wissenschaftliche Hilfskraft)
Kooperationspartner
Konsortialführung
- Institut und Poliklinik für Psychosomatische Medizin und Psychotherapie, Universitätsklinikum Hamburg-Eppendorf (Prof. Bernd Löwe)
weitere Studienzentren
- Universitätskliniken der TU München, Heidelberg und Tübingen.

Medizinisches Wissen bzw. Gesundheitswissen wird in der Forschung, aber auch in klinischen Kontexten in der Regel als wissenschaftlich generiertes und in die Praxis transferiertes Wissen verstanden. Dieses für die medizinische Forschung und Praxis notwendige Wissensverständnis lenkt jedoch leicht ab von der Produktion populären Gesundheitswissens, dem Menschen im Alltag außerhalb von Kliniken und Praxen durch verschiedene Informationsquellen begegnen. Auf dem Buchmarkt, im Internet, in Magazinen oder im Fernsehen findet sich heute ein breites Angebot populär aufbereiteter Themen, die im Projekt GeWiMe hinsichtlich ihrer Provenienz, Vermittlung und Aneignung untersucht werden sollen. Das Projekt ist notwendig, um die gesellschaftlich-medialen Bedingungen zukünftiger Gesundheitsversorgung in Wissenschaft und Praxis angemessen berücksichtigen zu können.
GeWiMe umfasst mehrere Dimensionen, in denen aus verschiedenen Perspektiven Gesundheitswissen in populären Medien untersucht wird. Ein besonderer Fokus liegt derzeit auf den Vermittlungsangeboten, so etwa im Falle von Elternratgebern in Buchform.
Aktuelle Teildimensionen des Projekts
- Thematische Überblicke über Elternratgeber zur Kindergesundheit
- Untersuchung der fachlichen Provenienz der Autori:nnen von Elternratgebern
- Dokumentenanalysen an Elternratgebern zu den Themen Babypflege, Kinderernährung und Sterbehilfe
Projektteam
- PD Dr. phil. Ulf Sauerbrey (ehemals Institut für Allgemeinmedizin Jena)
- Dr. med. Inga Petruschke
- Dr. med. Sven Schulz
- Anja Meier, M.A.
- Claudia Schick (ehemalige wissenschaftliche Hilfskraft)
- Sonja Wobig (ehemalige wissenschaftliche Hilfskraft)
- Ketura Herklotz
Kooperationspartner
Publikationen
Eigene Artikel/Fachbücher
- Sauerbrey U, Petruschke I, Schulz S, Herklotz K, Vollmar HC. Elternratgeber über Kindergesundheit. Ein Überblick über populärmedizinische Themen auf dem deutschen Buchmarkt. Zeitschrift für Allgemeinmedizin. 2018;6:269-75. [Link]
- Sauerbrey U, Schick C, Wobig S, Petruschke I, Schulz S. Essenlernen durch ostensives Zeigen. Eine Dokumentenanalyse zu Elternratgebern über Kinderernährung. In: Schmid M, Sauerbrey U, Großkopf S, editors. Ratgeberforschung in der Erziehungswissenschaft Grundlagen und Reflexionen: Klinkhardt; 2019. p. 153-73. [Link]
- Sauerbrey U. Erziehen Ratgeber in Buchform? Annäherungen aus erziehungstheoretischer Perspektive. In: Schmid M, Sauerbrey U, Großkopf S, editors. Ratgeberforschung in der Erziehungswissenschaft Grundlagen und Reflexionen: Klinkhardt; 2019. p. 47-61. [Link]
Beiträge auf Kongressen/Fachtagungen
-
Sauerbrey U, Schick C, Petruschke I, Schulz S. Welches Wissen, warum und von wem? Eine Dokumentenanalyse an Elternratgebern über Kinderernährung (Vortrag). Fachtagung "Das Essen der Kinder - zwischen Pädagogisierung, Konsum und Kinderkultur" des Zentrums für Kindheits- und Jugendforschung an der Universität Bielefeld; 06.-07.12.2018; Bielefeld
-
Sauerbrey U, Schick C, Wobig S, Petruschke I, Meier A, Schulz S. Die Sorge am Lebensbeginn in Elternratgebern. Populäres Wissen über Babypflege im Fokus einer Dokumentenanalyse (Vortrag). Jahrestagung der DGfE-Kommission "Pädagogische Anthropologie" an der Helmut-Schmidt-Universität Hamburg; 24.-26.09.2018; Hamburg.
-
Sauerbrey U, Petruschke I, Schulz S, Herklotz K, Vollmar HC. Die Familie zwischen Ratgeberliteratur und Arzt. Ein Überblick über Elternratgeber zur Kindergesundheit auf dem deutschen Buchmarkt (Poster). 52. Kongress der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin; 13.-15.09.2018; Innsbruck, Österreich.
H
Hausarztzentrierte VersorgungEvaluation der hausarztzentrierten Versorgung in Thüringen

Ethik-Kommission der Friedrich-Schiller-Universität Jena an der Medizinischen Fakultät (Ethikantragsnummer: 4058-04/14)
Current Controlled Trials: Evaluation of GP-centerd care in the German state of Thuringia [ISRCTN6116004108]
Versorgungsforschung Deutschland: VfD_12_002190
Laufzeit: 05/2012-12/2015
Hausarztzentrierte Versorgung (HzV) beschreibt ein medizinisches Versorgungskonzept, in dem ein:e Hausärzt:in als erste Anlaufstelle für die Patient:innen fungiert und deren Behandlung langfristig und über die verschiedenen Versorgungssektoren hinweg koordiniert. Er/Sie nimmt damit die Funktion eines Lotsen wahr. Eine sektorübergreifend koordinierte Behandlung kann eine verbesserte und insgesamt kostengünstigere Versorgung hausärztlich betreuter Patient:innen bewirken.
In Thüringen haben die Versicherten der AOK PLUS seit dem 01.01.2011 die Möglichkeit, an einem HzV-Modell teilzunehmen. Der HzV-Vertrag wurde zwischen der AOK PLUS – Die Gesundheitskasse für Sachsen und Thüringen und dem Thüringer Hausärzteverband e.V. in Kooperation mit der Kassenärztlichen Vereinigung Thüringen geschlossen und ist als Zusatzvertrag („add-on“) zur Regelversorgung angelegt.
Methoden
Anhand einer Evaluation soll untersucht werden, inwieweit das Vertragmodell den folgenden Zielen gerecht wird:
- Umsetzung einer flächendeckenden hausarztzentrierten Versorgung im Sinne des §73b SGB V
- Verbesserung der Behandlungskoordination
- Verbesserung der Pharmakotherapie
- Reduktion der Versorgungskosten
- Zufriedenheit der am Vertrag teilnehmenden Versicherten
- ufriedenheit der am Vertrag teilnehmenden Hausärzt:innen
- Einsatz von Versorgungsassistentinnen in der Hausarztpraxis (VERAH)
Die Evaluation erfolgt im Rahmen von 2 Modulen:
Modul 1: kontrollierte Quer- und Längsschnittstudie auf der Basis von Routinedaten
Modul 2: Querschnittsstudie auf der Basis postalischer Befragungen von Versicherten und Hausärzt:innen
Aus dieser unabhängigen, wissenschaftlichen Evaluation sollen Erkenntnisse gewonnen werden, die für eine konstruktive Fortentwicklung der Hausarztzentrierten Versorgung in Thüringen genutzt werden können.
Projektteam
- Dr. rer. pol. Antje Freytag
- Prof. Dr. Jochen Gensichen (ehemals Institut für Allgemeinmedizin)
Kooperationspartner
- Univ.-Prof. Dr. Jürgen Wasem, Lehrstuhl für Medizinmanagement an der Universität Duisburg-Essen (Modul 1)
Publikationen
Eigene Artikel
- Freytag A, Krause M, Lehmann T, Schulz S, Wolf F, Biermann J, Wasem J, Gensichen J. Depression management within GP-centered health care - A case-control study based on claims data. Gen Hosp Psychiatry. 2017;45(2):91-8. [Link]
- Freytag A, Biermann J, Ochs A, Lux G, Lehmann T, Ziegler J, Schulz S, Wensing M, Wasem J, Gensichen J. Impact of GP-Centered Health Care in Germany: A case-control study based on claims data. Dtsch Arztebl Int. 2016;133. [PDF]
Kongresse
- Krause M, Freytag A, Gensichen J. Hausarztzentrierte Versorgung von Patienten mit Depression: Eine GKV-Routinedatenanalyse (Symposium). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main.
- Freytag A*, Biermann* J, Ochs A, Lux G, Lehmann T, Ziegler J, Wasem J, Gensichen J. Hausarztzentrierte Versorgung (HzV) in Thüringen: Ergebnisse der Evaluation von Versorgungskosten und Behandlungskoordination. DGGÖ Jahrestagung, Berlin, März 2016. (* Die Autoren trugen zu gleichen Teilen bei.)
- Freytag A*, Biermann J*, Ochs A, Lux G, Lehmann T, Schulz S, Wasem J, Gensichen J. Hausarztzentrierte Versorgung in Thüringen: Ergebnisse der Evaluation von Versorgungskosten und Behandlungskoordination (Poster). Versorgungsforschungskongress 2015, Berlin, Oktober 2015. (* Die Autoren trugen zu gleichen Teilen bei.)
- Freytag A*, Biermann J*, Ochs A, Lux G, Lehmann T, Ziegler J, Wasem J, Gensichen J: Hausarztzentrierte Versorgung in Thüringen: Evaluation von Versorgungskosten, Behandlungskoordination und Teilnehmerzufriedenheit. DEGAM Kongress, Bozen/Italien, September 2015. (* Die Autoren trugen zu gleichen Teilen bei.)
- Biermann J*, Freytag A*, Ochs A, Lux G, Lehmann T, Ziegler J, Gensichen J, Wasem J: Berücksichtigung Verstorbener bei der Evaluation von Versorgungsprogrammen am Beispiel der Hausarztzentrierten Versorgung in Thüringen. Jahrestagung der DGGÖ, Bielefeld, März 2015. (* Die Autoren trugen zu gleichen Teilen bei.)
- Freytag A*, Biermann J*, Ochs A, Lux G, Lehmann T, Ziegler J, Wasem J, Gensichen J: GP-Centered Health Care in Thuringia, Germany: Evaluation of Economic and Coordination Outcomes on the Basis of Claims Data. Congress of the International Health Economics Association, Mailand/Italien, Juli 2015. (* Die Autoren trugen zu gleichen Teilen bei.)
- Biermann J*, Freytag A*, Ochs A, Lux G, Lehmann T, Ziegler J, Gensichen J, Wasem J: Evaluation der Hausarztzentrierten Versorgung in Thüringen – Methodik der Kontrollgruppenbildung mittels Propensity Score Matching. Jahrestagung der DGGÖ, München, März 2014. (* Die Autoren trugen zu gleichen Teilen bei.)
- Biermann J*, Freytag A*, Ochs A, Lux G, Lehmann T, Ziegler J, Gensichen J, Wasem J: Evaluation der Hausarztzentrierten Versorgung in Thüringen – Methodik der Kontrollgruppenbildung mittels Propensity Score Matching. AGENS-Methodenworkshop, Hannover, Februar 2014. (* Die Autoren trugen zu gleichen Teilen bei.)

HIOPP-3-iTBX
Hausärztliche Initiative zur Optimierung der Patientensicherheit bei Polypharmazie mit Hilfe einer interprofessionellen Toolbox
Förderzeitraum: Mai 2017 bis April 2020
Förderung: Innovationsfonds des Gemeinsamen Bundesausschuss (G-BA)
Förderkennzeichen: 01VSF16017
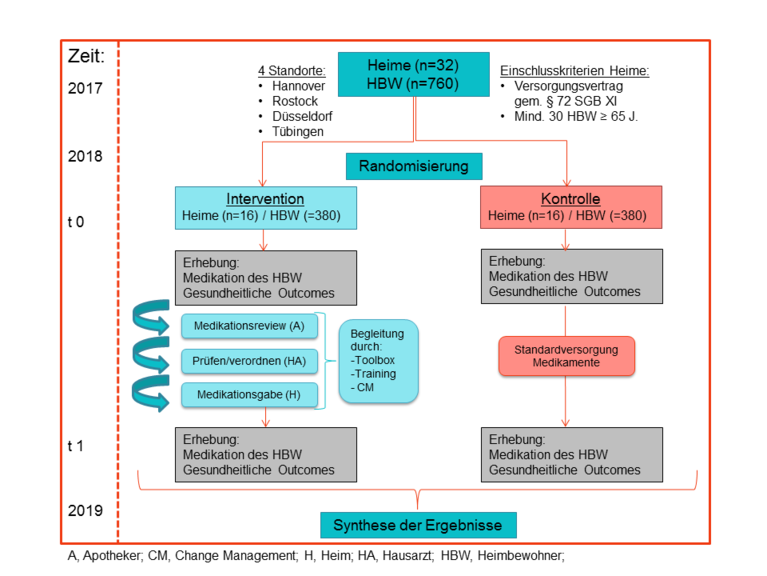
Die Studie HIOPP-3-iTBX ist eine Interventionsstudie zur Optimierung der Medikation bei HeimbewohnernInnen (HBW). Dabei kommt es entscheidend auf die Zusammenarbeit von Pflegekraft im Heim, Hausarzt und heimversorgendem Apotheker an. Die Studie wird von mehreren Allgemeinmedizinischen Instituten durchgeführt und unterstützt durch Klinische Pharmakologie (Universität Witten-Herdecke) und Landesapotherkammern.
Projektwebseite: www.hiopp3.de
Was passiert bei der Studie?
Im Vorfeld der Studie werden die teilnehmenden Apotheker unter Mithilfe der jeweiligen Landesapothekerkammern und Klinischer Pharmakologie speziell geschult (sog. ATHINA- sowie HIOPP-3-Schulung), damit sie noch gezielter auf die Besonderheiten der Medikation alter, multimorbider Menschen achten können.
Am Anfang gibt es in den Heimen mit der Intervention eine Auftaktveranstaltung, bei der für das Thema „Medikation bei HBW“ sensibilisiert wird und Teams (Pflegefachkräfte, Apotheker und Hausärzte) gebildet werden sollen. Diese drei Akteure erhalten eine „Toolbox“ mit Informations- und Schulungsunterlagen (z.B. AMTS-Karte zu schädlichen Medikamenten) und eine Begleitung, welche die interprofessionelle Zusammenarbeit fördern soll (sog. „Change Management“). Am Beginn der Studie werden die Medikation und der Gesundheitszustand der HBW erhoben. Dann führt der heimversorgende Apotheker einen speziellen sog. Medikationsreview (Überprüfung der Medikamente: Doppelverordnung, Wechselwirkungen?) durch und achtet dabei besonders auf HBW gefährdende Medikamente wie Neuroleptika bzw. die sog. potentiell inadäquaten Medikamente (PIM). Das Ergebnis dieses Reviews mit ggf. Änderungsvorschlägen erhält der Hausarzt, der die Änderungen dann prüfen und ggf. umsetzen wird.
Nach 6 Monaten wird die Medikation der HWB in den Kontroll- und Interventionsheimen erneut erhoben und ausgewertet. Ebenso erfolgt eine Untersuchung der Kosten (Gesundheitsökonomie), außerdem werden zur Einordnung der Ergebnisse Auswertungen von Routinedaten von Heimbewohnern vorgenommen (Aufgabe von WIdO und aQua-Institut). Ebenso wird dann ein Abschlussworkshop in den Interventionsheimen durchgeführt, bei dem anhand von Diskussionen (z.B. sog. Fokusgruppe) mit Pflegefachkräften, heimversorgenden Apothekern und Hausärzten erfragt wird, wie sie die Intervention empfunden haben (z.B. Arbeitsaufwand, Schwierigkeiten). Die Kontrollheime erhalten die übliche Regelversorgung durch Pflege, Apotheker und Hausärzte, nach Studienende sollen den Kontrollheimen neben dem Abschlussbericht auch die Toolbox und ein Handbuch zum Change Management im Heim zur Verfügung gestellt werden.
Insgesamt sollen somit durch die HIOPP-3-Studie die Arzneimitteltherapiesicherheit von Heimbewohnern verbessert werden und ausgewählte Maßnahmen aus der Studie (z.B. Toolbox, Medikationsreview) zukünftig möglichst vielen oder bestenfalls allen HBW zur Verfügung gestellt werden können.
Studienziel
Ziel ist es, durch eine interprofessionelle Intervention mit verschiedenen Ansätzen:
- eine verbesserte und effizientere Arzneimitteltherapiesicherheit (AMTS) durch eine Verringerung der Heimbewohner (HBW) mit potentiell inadäquater Medikation (PIM) und/oder Neuroleptika zu erzielen, und
- eine nachhaltige Optimierung des Medikationsprozesses durch Sensibilisierung für das Thema Polypharmazie und verbesserte Zusammenarbeit von Pflegefachkräften, heimversorgenden Apothekern und Hausärzten zu erreichen.
Methoden
Es wird eine Cluster-randomisierte Interventionsstudie durchgeführt, d.h. es wird auf Ebene der Heime randomisiert. Die Hälfte der teilnehmenden Heime wird als Kontrollheim dienen, während in der anderen Hälfte der Heime die Intervention stattfindet (siehe schematischer Studienablauf). Teilnehmen können Heime an den Studienstandorten (Hannover, Rostock, Düsseldorf, Tübingen), die teilnehmenden Heimbewohner müssen dabei 65 Jahre oder älter sein, in der Langzeitpflege wohnen und selber oder über einen Betreuer in die Studie einwilligen. Insgesamt sollen in 32 Heimen 760 HBW in die Studie eingeschlossen werden.
Teilprojekt des Instituts für Allgemeinmedizin am Universitätsklinikum Jena
Unser Teilprojekt umfasst die Evaluation der gesundheitsökonomischen Outcomes der Studie, die auf den Daten zur medizinischen Inanspruchnahme der Heimbewohner (Teilnehmer und Kontrollpatienten), die Baseline und nach 6 Monaten anhand von standardisierten Fragebögen erhoben wurden.
Projektteam
- Dr. rer. pol. Antje Freytag
- Dr. rer. pol. Thomas Lehmann
- Michelle Beuthling, M.Sc.
- Laura Babin (ehemalige wissenschaftliche Hilfskraft)
- Prof. Dr. med. Horst Christian Vollmar (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
Konsortialführer
Konsortialpartner
- Heinrich-Heine-Universität Düsseldorf, Institut für Allgemeinmedizin
- Universitätsmedizin Rostock, Institut für Allgemeinmedizin
- Eberhard Karls Universität Tübingen, Institut für Allgemeinmedizin & Interprofessionelle Versorgung
- Universität Witten/Herdecke, Lehrstuhl für Klinische Pharmakologie
- aQua Institut Göttingen
- WIdO Berlin
Kooperationspartner Landesapothekerkammern
Kooperationspartner Change Management (Stefanie Kortekamp)
Publikationen
Artikel
- Krause O, Wiese B, Doyle IM, Kirsch C, Thürmann P, Wilm S, Sparenberg L, Stolz R, Freytag A, Bleidorn J, Junius-Walker U, for the HIOPP-3-iTBX study group. Multidisciplinary intervention to improve medication safety in nursing home residents: protocol of a cluster randomised controlled trial (HIOPP-3-iTBX study). BMC Geriatr. 2019;19(1):24. [PDF]
HzV-Kardio: Evaluation des Vertrages zur Versorgung im Fachgebiet der Kardiologie in Baden-Württemberg gemäß §73c SGB V (Kardiologie-Vertrag)
Förderzeitraum: 04/2017 - 03/2019
Förderung: Innovationsfonds des Gemeinsamen Bundesausschuss (G-BA)
Positves Ethikvotum: 5186-06/17
Ein wesentliches Problem der Versorgung von Herz-Kreislauf-Patienten ist die fehlende Vernetzung zwischen Fachärzten und Hausärzten. So werden Kardiologen im Rahmen der Regelversorgung oft unkoordiniert und unregelmäßig in Anspruch genommen. Hinzu kommt, dass Patienten häufig lange auf einen fachspezifischen Behandlungstermin warten. Darüber hinaus gibt es zumeist auch keine Rückkopplung an den Hausarzt. Dies führt dazu, dass die Versorgungskontinuität beeinträchtigt ist.
Um die Versorgung von Patienten mit Herz-Kreislauf-Erkrankungen zu verbessern, bieten die AOK Baden-Württemberg und die Bosch BKK gemeinsam mit ihren Vertragspartnern seit 2010 einen Vertrag zur Versorgung im Fachgebiet der Kardiologie in Baden-Württemberg nach § 73c des GB V an. Der Vertrag richtet sich an Versicherte der AOK Baden-Württemberg und der Bosch BKK, die an der Hausarztzentrierten Versorgung teilnehmen. Der Vertrag soll eine zielgerichtete, qualitätsgesicherte, wirtschaftliche, leitliniengerechte und (zeitnah) zugängliche kardiologische Versorgung ermöglichen.
Methoden
Ziel dieses Projektes ist es, den Facharztvertrag umfassend zu evaluieren. Im Sinne der Evaluationsmethodologie handelt es sich bei dem Vertrag um eine komplexe Intervention bzw. Umgestaltung der Versorgung mit zahlreichen Akteuren, die eine multimodale Evaluationsstrategie erfordert. Um dem gerecht zu werden, wurden vier Teilprojekte definiert:
AP1. Ergebnisbezogene, summative Evaluation (auf der Grundlage von Sekundärdaten) Institut für Allgemeinmedizin, Johann-Wolfgang-Goethe-Universität, Frankfurt am Main
AP2. Gesundheitsökonomische Analyse, ebenfalls auf der Basis von Sekundärdaten Institut für Allgemeinmedizin, Universitätsklinikum Jena
AP3. Patientenbefragung einer Stichprobe am AOK-FacharztProgramm teilnehmender Patienten aQua-Institut, Göttingen
AP4. Prozessevaluation mit qualitativer Methodik durch Befragungen der Beteiligten, im zweiten Untersuchungsschritt mit quantitativer Methodik (Befragung einer relevanten Stichprobe) Abteilung Allgemeinmedizin und Versorgungsforschung der Universität Heidelberg.
Die Projektergebnisse können dazu beitragen, den Facharztvertrag weiterzuentwickeln und auf andere Regionen zu übertragen. Darüber hinaus können die Erkenntnisse auch dazu genutzt werden, um neue fach- und sektorenübergreifende Versorgungskonzepte zu gestalten.
Teilprojekt des Instituts für Allgemeinmedizin
Die gesundheitsökonomische Analyse ist darauf gerichtet, die Inanspruchnahme von GKV-Leistungen sowie die dadurch erzeugten Kosten in der Interventionsgruppe im Vergleich zur Kontrollgruppe aus Krankenkassenperspektive abzubilden. In der Interventionsgruppe sind dabei die Patienten, die im Facharztprogramm § 73c-Kardiologie eingeschrieben sind. Die Kontrollgruppe besteht aus HZV-Versicherten, die nicht in dem Facharztprogramm § 73c-Kardiologie eingeschrieben sind, aber unter kardiologischer Betreuung stehen. Des Weiteren werden - analog zu AP 1 die Patienten in Abhängigkeit von vorliegenden Zielerkrankungen (Koronare Herzerkrankung, chron. Herzinsuffizienz, Herzrhythmusstörungen und Vitien) in Patientengruppen eingeteilt.
Im Mittelpunkt unseres Arbeitspaketes stehen die folgenden Fragestellungen: Sind die direkten Behandlungskosten für Patienten, die im Rahmen des §73c-Vertrages versorgt werden, geringer als für Patienten der Kontrollgruppe? Welche Kosten entfallen dabei auf die einzelnen Leistungsarten? Welche Mengen verbergen sich dahinter (z.B. hausärztliche Behandlungsfälle, Behandlungsfälle bei Kardiologen, andere fachärztlicher Behandlungsfälle, Krankenhaus-Tage, Anzahl Arzneimittel-Verordnungen etc.)? Ist die Anzahl der AU-Tage für Patienten, die im Rahmen des §73c-Vertrages versorgt werden, geringer als für Patienten der genannten Vergleichsgruppen? Welche Kosten (z.B. Zusatzkosten/Programmkosten) entfallen auf ein vermiedenes Ereignis (Schlaganfall, Myokardinfarkt) im Zeitraum von einem Jahr bzw. weiteren Zeiträumen (Kosten-Effektivitäts-Analyse)?
Projektteam
- Dr. rer. pol. Antje Freytag
- Dr. rer. nat. Bianka Ditscheid
- Dr. med. Monique Böde
- Michelle Beuthling, M.Sc.
Kooperationspartner
I
Impfen 60+
Verbundvorhaben „Impfbereitschaft 60+ fördern“
Ein transsektorales und multidisziplinäres Verbundprojekt.

Förderzeitraum: 10/2016 - 09/2019
Positives Ethikvotum: 4988-11/16

In Deutschland sind die Impfquoten von Menschen über 60 Jahren für Pneumokokken und Influenza zu niedrig – die Zahl der Grippegeimpften in Thüringen ist rückläufig. Pneumokokken und Influenzaviren sind die häufigsten Erreger der ambulant erworbenen Pneumonie. Zudem ist die Pneumonie die häufigste Ursache für eine ambulant erworbene Sepsis und für eine infektionsbedingte Hospitalisierung. Die Letalität hospitalisierter Patient:innen beträgt in Deutschlang 14%. Treten beide Erreger gemeinsam auf, ist die Sterblichkeit am größten. Impfungen senken die Influenza- und Pneumokokken-assoziierte Krankheitslast und reduzieren das Auftreten von invasiven Pneumokokken-Erkrankungen sowie Hospitalisierung bei Älteren. Dies ist in der Bevölkerung zu wenig bekannt.
Im Zentrum des Projekts impfen60+ steht die Entwicklung, Implementierung und Evaluation einer Intervention zur Erhöhung der Impfquoten gegen Influenza und Pneumokokken in der Zielgruppe der Thüringer Bürger:innen ab 60 Jahren. Das Projekt impfen60+ verbindet erstmalig die Aufklärung über Impfungen und Sepsis. Es ist ein Verbundprojekt des Konsortiums InfectControl 2020 im Rahmen der Fördermaßnahme «Zwanzig20 – Partnerschaft für Innovation» des Bundesministeriums für Bildung und Forschung (BMBF‑Förderkennzeichen 03ZZ0819).
Evaluation
Die Projektpartner übernehmen unterschiedliche Teile der Evaluation. Bewertet werden soll die Erreichung folgender Ziele in der Gruppe der über 60‑Jährigen in Thüringen:
- Steigerung der Impfquoten (Influenza, Pneumokokken)
- Verbesserung von Impfwissen und -einstellung
- Steigerung des Wissens über Sepsis
- Senkung der Inzidenz von Influenza, Pneumonien, Sepsis
- Entlastung des Gesundheitssystems
Teilprojekt des Instituts für Allgemeinmedizin
Ziel des Teilprojekts ist die gesundheitsökonomische Evaluation der kurz- bis mittelfristigen Kosten von Influenza- und Pneumokokken‑Impfungen aus Krankenkassen- und gesellschaftlicher Perspektive.
Methoden
Die gesundheitsökonomische Analyse erfolgt im Rahmen einer retrospektiven Kohortenstudie auf der Basis von Abrechnungsdaten zu Versicherten der AOK PLUS der Jahre 2012 – 2017 in Thüringen. Geimpfte (Interventionsgruppe) werden mit nicht geimpften Versicherten (Kontrollgruppe) verglichen. Gemessen werden u.a. die Anzahl Influenza- bzw. Pneumokokken‑induzierter (Folge-)Erkrankungen, Veränderungen medizinischer Inanspruchnahme und Versorgungskosten (z.B. ambulante ärztliche Leistungen, stationäre Leistungen, ambulant verordnete Arzneimittel). Die in der regionalen Population gemessenen Kosteneffekte werden auf die bundesdeutsche Population der gesetzlich Krankenversicherten hochgerechnet.
Projektteam
- Dr. rer. pol. Antje Freytag
- Josephine Storch, M.Sc.
- Dr. med. Inga Petruschke
- Laura Babin (ehemalige wissenschaftliche Hilfskraft)
- Prof. Dr. Horst Christian Vollmar (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- Universität Erfurt: PD. Dr. Cornelia Betsch (Psychologie; Verbundkoordination); Prof. Dr. Constanze Rossmann (Kommunikationswissenschaft)
- Universitätsklinikum Jena: Prof. Dr. Konrad Reinhart (Center for Sepsis Control and Care); Prof. Dr. Mathias Pletz (Zentrum für Infektionsmedizin und Krankenhaushygiene)
- Robert Koch-Institut: Dr. Ole Wichmann (Fachgebiet 33, Impfprävention)
- Lindgrün GmbH: Wolfgang Hanke (Design) Die Lindgrün GmbH hat keine Verbindungen zur pharmazeutischen oder medizintechnologischen Industrie.
Publikationen
Artikel
- Storch J, Fleischmann-Struzek C, Rose N, Lehmann T, Mikolajetz A, Maddela S, Pletz MW, Forstner C, Wichmann O, Neufeind J, Vogel M, Reinhart K, Vollmar HC, Freytag A, the Vaccination 60+ Study Group. The effect of infuenza and pneumococcal vaccination in the elderly on health service utilisation and costs: a claims data‑based cohort study. The European Journal of Health Economics. 2021. PDF Link
- Rose N*, Storch J*, Mikolajetz A, Lehmann T, Reinhart K, Pletz MW, Forstner C, Vollmar HC, Freytag A*, Fleischmann-Struzek C*, vaccination60+ study group (2021): Preventive effects of influenza and pneumococcal vaccination in the elderly; Results from a population-based retrospective cohort study. Human Vaccines and Immunotherapeutics. DOI: 10.1080/21645515.2020.1845525 PDF Link
- Betsch C, Rossmann C, Pletz MW, Vollmar HC, Freytag A, Wichmann O, Hanke R, Hanke W, Heinemeier D, Schmid P, Eitze S, Weber W, Reinhardt A, Küpke NK, Forstner C, Fleischmann-Struzek C, Mikolajetz A, Römhild J, Neufeind J, Rieck T, Suchecka K, Reinhart K. Increasing influenza and pneumococcal vaccine uptake in the elderly: study protocol for the multi-methods prospective intervention study Vaccination60. BMC Public Health. 2018;18(1):885. [PDF]
Kongresse
- Storch J, Meissner F, Böde M, Freytag A. Einmal geimpft, immer geimpft? GKV-Routinedatenanalyse zur wiederholten Influenza-Impfung von ≥60-Jährigen (Vortrag). 56. Kongress für Allgemeinmedizin und Familienmedizin; 15.09.-17.09.2022; Greifswald.
- Römhild J, Petruschke I, Eichhorn C, Lehmann T, Mikolajetz A, Fleischmann-Struzek C, Forstner C, Wichmann O, Betsch C, Rossmann C, Hanke R, Vollmar HC, Freytag A, die impfen60+ Studiengruppe. Evaluation der Pneumokokken- und Influenza-Impfung mit GKV-Routinedaten: Impfverhalten im Zeitverlauf (Vortrag). 17 Deutscher Kongress für Versorgungsforschung; 10.10.-12.10.2018; Berlin.
- Römhild J, Petruschke I, Mikolajetz A, Fleischmann-Struzek C, Forstner C, Wichmann O, Eichhorn C, Lehmann T, Betsch C, Rossmann C, Hanke R, Vollmar HC, Freytag A, die Impfen60+ Studiengruppe. Evaluation der Pneumokokken- und Influenza-Impfung auf Grundlage von GKV-Routinedaten: Patientencharakteristika geimpfter versus nicht-geimpfter älterer Versicherter (Vortrag). 52 Kongress für Allgemeinmedizin und Familienmedizin; 13.09.-15.09.2018; Innsbruck.
- Römhild J, Petruschke I, Betsch C, Fleischmann C, Forstner C, Hanke W, Rossmann C, Wichmann O, Vollmar H, Freytag A. Evaluation von Pneumokokken- und Influenza-Impfungen mit GKV-Routinedaten: Einschlusskriterien und Beobachtungszeiträume (Poster). 16 Deutscher Kongress für Versorgungsforschung; 04.10.-06.10.2017; Berlin. [Poster]
- Freytag A, Römhild J, Petruschke I, Vollmar HC. Differences in healthcare costs in citizens aged over 60 years with or without vaccination against pneumococci and influenza (Poster). InfectControl2020 Strategy Conference: Visions for Infect Control; 14.06.-16.06.2017; Jena. [Poster]
- Freytag A, Petruschke I, Schneider N, Fleischmann C, Reinhart K, Pletz MW, Hanke W, Betsch C, Ultsch B, Vollmar HC. Gesundheitsökonomische Evaluation von Influenza- und Pneumokokkenimpfungen auf der Basis von Krankenkassenabrechnungsdaten (Vortrag) 9 Jahrestagung der Deutschen Gesellschaft für Gesundheitsökonomie eV (dggö); 09.-10.03.2017; Basel.

Verbundvorhaben intersec-CM
(sektorenübergreifendes Care Management zur Unterstützung kognitiv beeinträchtigter Menschen während und nach einem Krankenhausaufenthalt)

Der Übergang zwischen Krankenhaus und ambulanter Versorgung erfolgt häufig nicht ausreichend koordiniert. Auch bei der Kommunikation zwischen den verschiedenen Gesundheitsdienstleistern bestehen Defizite. Gerade bei älteren Menschen mit kognitiven Beeinträchtigungen führt dies häufig zu schlechteren Therapieergebnissen in der Versorgung. Auch das Risiko für eine Wiederaufnahme in das Krankenhaus ist erhöht.
Ziel des Verbundes ist es, mit einer Interventionsstudie zu untersuchen, ob mit Hilfe eines sektorenübergreifenden Versorgungsmanagements die Übergänge zwischen Krankenhaus und ambulanter Versorgung verbessert werden können. Basierend auf dem Konzept des „Dementia Care Management“ (DCM) wird spezifisch qualifiziertes Studienpersonal in enger Kooperation mit dem Krankenhaus und den behandelnden Hausärzt:innen einen individuellen Behandlungs- und Versorgungsplan erstellen und implementieren. Dieser beinhaltet sowohl die Entlassungsempfehlungen als auch die in der Häuslichkeit erhobenen Bedarfe. Die Ergebnisse des Projektes sollen primär die Versorgungssituation von älteren Menschen mit kognitiven Beeinträchtigungen verbessern.
Am Institut für Allgemeinmedizin führen wir parallel zur Intervention, die an den Standorten Bielefeld und Greifswald stattfindet, eine Prozessevaluation durch. Diese ist notwendig, um die Ergebnisse der Interventionsstudie später in die Routineversorgung überführen zu können – oder um, falls die Studie keine signifikanten Effekte zeigen sollte, mögliche Gründe dafür identifizieren zu können. Ziel der Prozessevaluation ist es, die Umsetzung des intersektoralen Versorgungsmanagements unter Routinebedingungen zu analysieren und fördernde sowie hinderliche Aspekte einer nachhaltigen Implementierung zu erfassen.
weitere Informationen finden Sie unter:
www.gesundheitsforschung-bmbf.de/de/intersec-cm-sektorenubergreifendes-care-management-zur-unterstutzung-kognitiv-6665.php
Methoden
Zur Evaluation der Intervention erfolgt eine Mixed-Methods-Studie zu drei Erhebungszeitpunkten: Qualitative Erhebung (t1); Quantitative Erhebung (t2); Qualitative Erhebung (t3).
Dabei sollen folgende Personengruppen im Interventionsarm der intersec-CM-Studie befragt werden:
1. Menschen mit Demenz bzw. kognitiven Einschränkungen,
2. Angehörige,
3. Hausärzt:innen,
4. Pflegekräfte aus dem Krankenhaus,
5. Stationsärzt:innen aus dem Krankenhaus,
6. Sozialarbeiter:innen aus dem Krankenhaus,
7. die Studienschwestern, die die Hauptstudie betreuen.
Die qualitativen Interviews im Rahmen der Prozessevaluation finden zu Beginn der Rekrutierung von Proband:innen für die Hauptstudie statt (t1, ab August 2018). Diese Interviews dienen primär zur Untersuchung der Erwartungen und der Identifikation möglicher Effekte der Intervention der intersec-CM-Studie aus Sicht der Zielgruppen. Die Ergebnisse aus t1 werden für die Entwicklung des Fragebogens für die quantitative Erhebung t2 genutzt. Die Fragebögen werden im Sommer 2019 an die genannten Zielgruppen verschickt. Die abschließenden qualitativen Interviews in t3 werden erneut mit einer Subgruppe von je zwei Personen der o.g. Zielgruppen durchgeführt (Sommer 2020) und dienen der Erweiterung der Ergebnisse sowie der Spezifikation von fördernden und hinderlichen Aspekten einer nachhaltigen Implementierung der Intervention. Folgende Aspekte stehen im Mittelpunkt der Untersuchung:
(a) Einstellungen zum intersektoralen Versorgungsmanagement/Care Management
(b) Ideen zur Umsetzung, Akzeptanz und Bedenken hinsichtlich der Implementierung des intersektoralen Versorgungsmanagements/Care Managements
Teilprojekte
Teilvorhaben DZNE – Koordination und wissenschaftliche Fragestellungen
Teilvorhaben Evangelisches Klinikum Bethel – Qualifizierung und Datenassessment
Teilvorhaben Universitätsklinikum Jena – Evaluation am Standort Bielefeld
Teilvorhaben Universitätsmedizin Greifswald – Evaluation am Standort Greifswald
Projektteam
- Prof. Dr. Horst Christian Vollmar, MPH (ehemals Institut für Allgemeinmedizin Jena)
- PD Dr. phil. Ulf Sauerbrey (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- PD Dr. Jochen René Thyrian, Dipl.-Psych. (Konsortialführer): Teilvorhaben DZNE – Koordination und wissenschaftliche Fragestellungen (Förderkennzeichen BMBF 01GL1701A)
Deutsches Zentrum für Neurodegenerative Erkrankungen
Standort Greifswald
Ellernholzstr. 1-2
17489 Greifswald
- Dr. Stefan Kreisel, M. Sc.: Teilvorhaben Evangelisches Klinikum Bethel – Qualifizierung und Datenassessment (Förderkennzeichen BMBF 01GL1701B)
Evangelisches Klinikum Bethel gGmbH, Abteilung für Gerontopsychiatrie
Bethesdaweg 12
33617 Bielefeld
- Prof. Dr. Horst Christian Vollmar, MPH: Teilvorhaben Universitätsklinikum Jena – Evaluation am Standort Bielefeld (Förderkennzeichen BMBF 01GL1701C)
Universitätsklinikum Jena, Institut für Allgemeinmedizin
Bachstr. 18
07743 Jena
Abteilung für Allgemeinmedizin, Ruhr-Universität Bochum
Universitätsstr. 150
44801 Bochum
- Prof. Dr. Wolfgang Hoffmann, MPH (vormals: Dr. Adina Dreier-Wolfgramm): Teilvorhaben Universitätsmedizin Greifswald – Evaluation am Standort Greifswald (Förderkennzeichen BMBF 01GL1701D)
Universitätsmedizin Greifswald, Institut für Community Medicine, Versorgungsepidemiologie und Community Health
Ellernholzstr. 1-2
17489 Greifswald
Publikationen
Eigene Artikel
- Nikelski A, Keller A, Schumacher-Schonert F, Dehl T, Laufer J, Sauerbrey U, Wucherer D, Dreier-Wolfgramm A, Michalowsky B, Zwingmann I, Vollmar HC, Hoffmann W, Kreisel SH, Thyrian JR. Supporting elderly people with cognitive impairment during and after hospital stays with intersectoral care management: study protocol for a randomized controlled trial. Trials. 2019;20(1):543. [Link]
J
Jena-Paradies ...der Angst entgegen, freier leben!
Evaluation eines praxisteam-unterstützten, selbst gesteuerten Expositionstrainings für Patient:innen mit Panikstörung und Agoraphobie in der Primärversorgung

Ethik-Kommission der Friedrich-Schiller-Universität Jena an der Medizinischen Fakultät (Ethikantragsnummer: 3484-06/12)
Current Controlled Trials: Jena-PARADISE [ISRCTN64669297]
Deutsches Register Klinischer Studien: Jena-PARADIES [DRKS00004386]
Versorgungsforschung Deutschland: VfD_Jena-PARADIES__12_001831
Die öffentlich geförderte Studie „Jena-PARADIES ...der Angst entgegen, freier leben!“ will die hausärztliche Versorgung von Patient:innen mit Panikstörung mit/ohne Agoraphobie erleichtern und optimieren. Einfache und gleichzeitig wirksame diagnostische und therapeutische Mittel werden bereitgestellt. Bei den Patient:innen kommt ein leitliniengerechtes Übungsprogramm zur Anwendung, das verhaltenstherapeutisch orientierte Methoden mit hausärztlichem Case Management unter Einsatz einer MFA verbindet. Es resultiert ein praktikabler Teamansatz für die Hausarztpraxis, der effektiv und zugleich zeitökonomisch ist, weil hausärztliche Behandlungsmöglichkeiten voll ausgeschöpft und konsequent umgesetzt werden können.
Studienziel
Im Rahmen der Studie wurde ein praxisteam-unterstütztes, selbst gesteuertes Expositionstraining für hausärztliche Patient:innen mit Panikstörung mit/ohne Agoraphobie entwickelt - das so genannte „Jena-PARADIES Übungsprogramm“. Das primäre Studienziel ist, den patient:innenenbezogenen Erfolg des Jena-PARADIES Übungsprogramms in der hausärztlichen Regelversorgung zu überprüfen und mit der sonst üblichen Behandlung wissenschaftlich fundiert zu vergleichen.
Methoden
Studiendesign
Es handelt es sich um eine prospektive, zweiarmig kontrollierte, multizentrische, cluster-randomisierte Interventionsstudie, an der 74 Hausarztpraxen mit insgesamt 444 Patient:innen beteiligt werden. Jede Hausarztpraxis bildet ein Prüfzentrum, das den beiden Behandlungsarmen computergestützt zufällig zugewiesen wird.
Studienpopulation
Beteiligt werden 74 Hausarztpraxen als Prüfzentren. Im Rahmen der Studie betreut jede Hausarztpraxis mindestens 6 volljährige Patient:innen mit der Diagnose Panikstörung mit/ohne Agoraphobie (ICD-10: F40.01 oder F41.0). Der Patient:inneneinschluss erfolgt per hausärztlicher Diagnostik und schriftlicher Einwilligung der Patient:innen nach erfolgter Aufklärung. Patient:innenbezogene Ausschlusskriterien sind akute Suizidalität, psychotische Erkrankungen, Abhängigkeit von psychotropen Substanzen, schwere körperliche Erkrankungen, Schwangerschaft oder eine laufende angstspezifische Psychotherapie.
Studienbezogene Interventionen
Alle Hausärzt:innen werden initial in Symptomatik, Diagnostik und evidenzbasierten Therapie bei Panikstörung mit/ohne Agoraphobie fortgebildet.
Interventionsarm
Die in den Interventionsarm der Studie randomisierten Praxisteams (jeweils bestehend aus dem/der Hausärzt:in und einer nichtärztlichen Praxismitarbeiter:in) werden zusätzlich in der Anwendung des Jena-Paradies Übungsprogramms unterrichtet. Das Jena-Paradies Übungsprogramm wird als praxisteam-basiertes „Case Management“ durchgeführt. Es enthält die Behandlungselemente Patient:innenaufklärung sowie Anleitung und Motivierung zu selbstständigen therapeutischen Übungen und wird durch ein begleitendes Selbsthilfebuch unterstützt. Im Zeitraum von 5 Monaten sind 4 ärztliche Gespräche (jeweils 20-30 min) vorgesehen, mit deren Hilfe der/die Patient:in in das Übungsprogramm eingewiesen wird. Der/Die nichtärztliche Praxismitarbeiter:in wird in dieser Zeit 10 Telefonkontakte (jeweils 5-10 min) zum/r Patient:in herstellen, um jeweils den individuellen Symptom- und Behandlungsverlauf protokollgestützt zu erfragen. Die Ergebnisse der Telefonkontakte werden an den/die Hausärzt:in übermittelt, der/die darauf zeitnah therapeutisch reagieren kann.
Kontrollarm
Im Kontrollarm der Studie erfolgt die Behandlung der Patient:innen Panikstörung mit/ohne Agoraphobie dagegen wie gewohnt („Usual Care“ unter Berücksichtigung des empfohlenen Standards).
Zielgrößen
Die Erhebung der Zielgrößen erfolgt per Fragebogen (Patient:innen-Selbstauskunft) zu den Messzeitpunkten T0 (Baseline vor Behandlungsbeginn), T1 (Nacherhebung sechs Monate nach Baseline) und T2 (katamnestische Nacherhebung zwölf Monate nach Baseline).
Primäre Zielgröße ist die Angstsymptomstärke, die mittels des Beck-Angst-Inventars (BAI) erhoben wird. Sekundäre Zielgrößen sind u.a. angstbezogene Kognitionen, Depressivität, gesundheitsbezogene Lebensqualität sowie die im Messzeitraum entstandenen gesundheitsökonomischen Kosten.
Studienprotokoll
Das Studienprotokoll wurde 2014 in Trials veröffentlicht ("Evaluation of a practice team-supported exposure training for patients with panic disorder with or without agoraphobia in primary care - study protocol of a cluster randomised controlled superiority trial". Trials. 2014;15:112.). [PDF]
Die Jena Paradise-Study-Group (alphabetische Reihenfolge)
Blank, Dr. Wolfgang (Allgemeinmedizinische Lehrpraxis Kirchberg im Wald); Bleibler, Dr. Florian (Institut für Gesundheitsökonomie und Versorgungsforschung Hamburg-Eppendorf); Breitbart, Jörg (ehemals Institut für Allgemeinmedizin Jena, Studienarzt); Brettschneider, Dr. Christian (Institut für Gesundheitsökonomie und Versorgungsforschung Hamburg-Eppendorf); Brokop, Anne (ehemals Institut für Allgemeinmedizin Jena); Gensichen, Prof. Dr. Jochen (ehemals Institut für Allgemeinmedizin Jena, Principal Investigator); Hiller, Thomas (ehemals Institut für Allgemeinmedizin Jena, Projektkoordination); Hoyer, Dr. Heike (Institut für Medizinische Statistik, Informatik und Dokumentation Jena); Huenges, Dr. Bert (Abteilung für Allgemeinmedizin Bochum); Kaufmann, Michelle (Institut für Allgemeinmedizin Jena); König, Prof. Dr. Hans-Helmut (Institut für Gesundheitsökonomie und Versorgungsforschung Hamburg-Eppendorf); Mainz, Dr. Armin (Allgemeinmedizinische Praxis, Korbach); Margraf, Prof. Dr. Jürgen (Arbeitseinheit Klinische Psychologie und Psychotherapie Bochum); Masopust, Pauline (ehemals Institut für Allgemeinmedizin Jena); Piwtorak, Alexander (Universitätsklinikum Jena / ehemals Institut für Allgemeinmedizin Jena); Salzmann, Rebekka (ehemals Institut für Allgemeinmedizin Jena); Sänger, Prof. Dr. Sylvia (SRH Fachhochschule für Gesundheit Gera / ehemals Institut für Allgemeinmedizin Jena); Schelle, Mercedes (ehemals Institut für Allgemeinmedizin Jena, Ansprechpartnerin für das nichtärztliche Praxispersonal); Schlattmann, Prof. Dr. Peter (Institut für Medizinische Statistik, Informatik und Dokumentation Jena); Schmidt, Dr. Konrad (Institut für Allgemeinmedizin Jena); Schneider, Nico (ehemals Institut für Allgemeinmedizin Jena, Datenmanager); Schöne, Elisabeth (ehemals Institut für Allgemeinmedizin Jena, Doktorandin); Schulz, Dr. Sven (Institut für Allgemeinmedizin Jena); Schumacher, Dr. Ulrike (Zentrum für Klinische Studien Jena); Sommer, Michael (Institut für Allgemeinmedizin Jena); Storch, Monika (Lehrstuhl für Erwachsenenbildung Jena / ehemals Institut für Allgemeinmedizin Jena); Teismann, Dr. Tobias (Arbeitseinheit Klinische Psychologie und Psychotherapie Bochum); Theune-Hobbs, Franziska (ehemals Institut für Allgemeinmedizin Jena); Thiel, Dr. Paul (FA Allgemeinmedizin Deggendorf / ehemals Institut für Allgemeinmedizin Jena); Wensing, Prof. Dr. Michel (Radboud Institute of Health Sciences Scientific Institute for Quality of Healthcare Nijmegen)
Studienbeirat
- Dr. med. Annette Rommel, 1. Vorsitzende der KV Thüringen und Fachärztin für Allgemeinmedizin, Chirotherapie und Psychotherapie aus Mechterstädt
- Dr. med. Armin Mainz, Facharzt für Allgemeinmedizin aus Korbach
- Dr. med. Ralf Köbele, FA für Nervenheilkunde aus Jena
- Prof. Dr. sc. hum., rer. medic. habil. Oliver Kuss, Direktor des Instituts für Biometrie und Epidemiologie am Deutschen Diabetes-Zentrum in Düsseldorf
Publikationen
Eigene Artikel
- Sommer M, Hiller TS, Breitbart J, Schneider N, Teismann T, Freytag A, Gensichen J, für die „Jena-PARADISE“ Study Group. Standardtherapie für Panikstörung mit/ohne Agoraphobie in der Hausarztpraxis. Psychiat Prax. 2017. [PDF]
- Gensichen J, Hiller TS. Jena-PARADIES. In: Amelung VE, Fiedler S, Göhl M, Hess R, Koschorrek R, Mann M, et al., editors. 6 MSD Forum GesundheitsPARTNER - MSD Gesundheitspreis 2016 - Erfolgreiche Versorgungsprojekte in der Praxis - Gemeinsam Versorgung gestalten: MSD; 2016. p. 72-80.
- Gensichen J, Hiller TS, Breitbart J, Teismann T, Brettschneider C, Schumacher U, Piwtorak A, König HH, Hoyer H, Schneider N, Schelle M, Blank W, Thiel P, Wensing M, Margraf J. Evaluation of a practice team-supported exposure training for patients with panic disorder with or without agoraphobia in primary care - study protocol of a cluster randomised controlled superiority trial. Trials. 2014;15:112. [PDF]
- Sänger S, Gensichen J. Patienten mit Angststörungen in der Hausarztpraxis - Einladung zur Teilnahme an der Studie "Jena PARADIES - der Angst entgegen, freier leben". Bayer Ärztebl. 2013(10):502. [PDF]
- Hiller T, Schilder D, Storch M, Schneider N, Gensichen J, Thiel P. "Jena-Paradies - der Angst entgegen": Studie zur Verbesserung der Behandlung von Angststörungen mit Thüringer Hausärzten – Studienteilnahme ab Juni 2012. Ärzteblatt Thüringen. 2012;23(6):351-3. [PDF]
- Thiel P, Hiller TS, Storch M, Schneider N, Petersen JJ, Gensichen J. Gemeinsam durch die Angst - Ein Übungsprogramm in Hausarztpraxen. Hausarzt. 2012;49(16):2-5. [PDF]
Kongresse
-
Hiller TS, Breitbart J, Freytag A, Teismann T, Schöne E, Blank W, Schelle M, Vollmar HC, Margraf J, Gensichen J, und die PARADISE Study Group. JAMoL – Jena Angst-Monitoring-Liste (Poster). 51 Kongress für Allgemeinmedizin und Familienmedizin; 20.09.-23.09.2017; Düsseldorf. [PDF]
- Hiller TS, Breitbart J, Brettschneider C, Teismann T, Schumacher U, Schneider N, Schelle M, Schöne E, Sommer M, Blank W, Wensing M, König H-H, Margraf J, Gensichen J. Klinische Effekte eines praxisteam-unterstützten Expositionstrainings für hausärztliche Patienten mit Panikstörung und Agoraphobie - eine cluster-randomisierte Interventionsstudie (Vortrag). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main.
- Breitbart J, Hiller TS, Gensichen J, für die Jena-PARADISE Study Group. Entwicklung einer computerassistierten Behandlungsunterstützung von Patienten mit Panikstörung mit/ohne Agoraphobie für das hausärztliche Praxisteam (Poster). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main. [PDF]
- Sommer M, Hiller TS, Breitbart J, Schneider N, Teismann T, Freytag A, Wolf F, Gensichen J, für die Jena-PARADISE Study Group. Beschreibung der Standardtherapie von Panikstörungen mit/ohne Agoraphobie in der Hausarztpraxis (Poster). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main. [PDF]
- Sommer M, Breitbart J, Schneider N, Brettschneider C, König H-H, Gensichen G, Hiller TS. Usual care of panic disorder with or without agoraphobia in general practice (Vortrag). WONCA Europe Conference; 15.-18.06.2016; Copenhagen / Denmark.
- Bleibler F, Brettschneider C, Gensichen J, Hiller T, König H-H. Die Excess-Kosten von Agoraphobie mit Panikstörung in Deutschland (Poster). 8. DGGÖ Jahrestagung. Berlin; 2016. [PDF]
- Hiller T, Breitbart J, Schelle M, Schneider N, Schumacher U, Teismann T, Brettschneider C, König HH, Wensing M, Margraf J, Gensichen J. Evaluation of a practice team-supported, self-managed exposure program for patients with panic disorder and agoraphobia in small general practices: a cluster-randomized trial (ISRCTN64669297) (Poster). North American Primary Care Research Group NAPCRG Annual Meeting; 24.-28.10.2015 Cancun, Mexico. [PDF]
- Brettschneider C, Hiller TS, Breitbart J, Schelle M, Schneider N, Schumacher U, Teismann T, Wensing M, Margraf J, König HH, Gensichen J. Evaluation eines Praxisteam-unterstützten, selbst gesteuerten Expositionstrainings für Patienten mit Panikstörung und Agoraphobie in der Primärversorgung - eine qualitative Studie (Vortrag). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien.
- Breitbart J, Hiller TS, Schelle M, Schöne E, Wensing M, Gensichen J. Panikstörung und Agoraphobie hausärztlich behandelt: Vorzüge und Fallstricke eines praxisteam-unterstützten Expositionstrainings aus Sicht des Hausarztes - eine qualitative Studie (Vortrag). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien.
- Schöne E, Hiller TS, Breitbart J, Schelle M, Wensing M, Gensichen J. Patientensicht auf ein praxisteam-unterstützten Expositionstraining für Patienten mit Panikstörung und Agoraphobie in der Hausarztpraxis - eine qualitative Studie (Vortrag). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien.
- Schneider N, Hiller T, Breitbart J, Schelle M, Gensichen J. Rekrutierung von Hausarztpraxen für die Interventionsstudie "Jena-Paradies" (Poster). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien. [PDF]
- Hiller T, Brettschneider C, Breitbart J, Schelle M, Schneider N, Storch M, Stuhldreher N, König HH, Gensichen J. Evaluation eines praxisteam-unterstützten, selbst gesteuerten Expositionstrainings für Patienten mit Panikstörung und Agoraphobie in der Primärversorgung – Bewertung der Kosteneffektivität (Poster). Kongress der Deutschen Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde; November 2013; Berlin. [PDF]
- Hiller TS, Breitbart J, Brenk-Franz K, Thiel P, Gensichen J. "Overall Anxiety and Impairment Scale" (OASIS) - ein Kurzfragebogen zur Bestimmung der Angstsymptomstärke in der Hausarztpraxis (Poster). 47. Kongress der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin; September 2013; München. [PDF]
- Thiel P, Hiller T, Storch M, Schneider N, Schumacher U, Hoyer H, Brettschneider C, König H-H, Teismann T, Margraf J, Gensichen J. Evaluation of a practice team-supported, self-managed in vivo exposure program for patients with panic disorder and agoraphobia in primary care (Poster). 41. Jahrestreffen der Society for Academic Primary Care; Oktober 2012; Glasgow, UK. [PDF]
- Thiel P, Hiller T, Storch M, Schneider N, Schumacher U, Hoyer H, Brettschneider C, König H-H, Teismann T, Margraf J, Gensichen J. Evaluation eines praxisteam-unterstützten, selbst gesteuerten Expositionstrainings für Patienten mit Panikstörung und Agoraphobie in der Primärversorgung (Vortrag). 46. Kongress der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin; September 2012; Rostock.
- Hiller TS, Thiel P, Storch M, Schneider N, Gensichen J. Evaluation eines komplexen Interventionsprogramms für Patienten mit Agoraphobie in der Primärversorgung – ein RCT-Studienprotokoll (Vortrag). 27. DGVT Kongress für Klinische Psychologie, Psychotherapie und Beratung; März 2012; Berlin.
- Thiel P, Hiller TS, Storch M, Schneider N, Gensichen J. Evaluation eines komplexen Interventionsprogramms für Patienten mit Panikstörung und Agoraphobie in der Primärversorgung – ein RCT-Studienprotokoll (Poster). 13. Jahrestagung des Deutschen Netzwerks Evidenzbasierte Medizin e.V.; März 2012; Hamburg. [PDF]
M
MessinstrumenteAm Institut für Allgemeinmedizin Jena wurden und werden verschiedene wissenschaftliche Meßinstrumente validiert und erforscht.
- ECR-RD 12 - Experience of Close Relationships-Revised: Entwicklung und Evaluation einer Shortversion des ECR-RD für die Primärversorgung – ein Instrument zur Beschreibung der partnerschaftsbezogenen Bindung
- OASIS - Overall Anxiety Severity and Impairment Scale
- HCCQ-D - Health Care Climate Questionnaire: deutsche Version eines Instrumentes zur Erfassung der Atmosphäre der Gesundheitsversorgung
- PAM13-D - Patient Activation Measure: deutsche Version eines Instrumentes zur Erfassung der aktiven Patientenbeteiligung
- PRA - Patient Reactions Assessment: deutsche Version eines Instrumentes zur Erfassung der Qualität der Arzt-Patient-Beziehung
- SepMol - Sepsis-Monitoring-Liste
MoThüvation – Befragung Thüringer Hausärzt*innen zur Lehrmotivation
Förderung: Eigenmittel
Für Medizinstudierende in Deutschland sind in der Approbationsordnung (ÄAppO) bisher ein zweiwöchiges Blockpraktikum Allgemeinmedizin sowie eine hausärztliche Famulatur vorgeschrieben. Darüber hinaus kann ein Teil des letzten Studienjahres in einer Hausarztpraxis absolviert werden. Im Entwurf der neuen ÄAppO sind weitere Ausbildungsabschnitte im hausärztlichen Setting verankert. Für diese praktischen Ausbildungsabschnitte, deren Bedeutung über die reine Wissensvermittlung hinausgeht, braucht es weitere Hausärzt:innen, die bereit sind, sich an der studentischen Lehre zu beteiligen. Welche Motivatoren bzw. Barrieren diesbezüglich existieren, wird in der Befragung eruiert.
Was hat sich gezeigt?
Die Motivation zur Ausbildung Studierender in der eigenen Praxis ist hoch – 82 % der Teilnehmer:innen gaben Motivation zur Ausbildung an.
Gründe dafür sind:
- "Ich möchte einen Beitrag zur Nachwuchsförderung leisten."
- "Ich habe Lust, Studierenden etwas beizubringen und selbst dazuzulernen."
- "Ich sehe in der Lehrtätigkeit die Chance, neue Kontakte zu knüpfen und Netzwerke zu bilden."
Die Ergebnisse werden dazu beitragen, weitere Hausärzt:innen für die Ausbildung Studierender zu gewinnen.
Projektteam: Dr. med. Louisa Daunert, Dr. med. Inga Petruschke, Prof. Dr. med. Jutta Bleidorn
Poster: MoThüvation

Multicare – Multimorbiditätsmuster in der hausärztlichen Versorgung, eine prospektive Beobachtungsstudie

Multimorbidität, definiert als gleichzeitiges Auftreten mehrerer akuter oder chronischer Erkrankungen bei einer Person, ist ein komplexes und insbesondere in den höheren Altersgruppen weit verbreitetes Phänomen. Trotz hoher Bedeutung für die Versorgung existieren bisher wenige Studien zum Thema Multimorbidität, insbesondere für das hausärztliche Setting.
Im Rahmen der Förderungsinitiative „Gesundheit im Alter“ wird die Studie „Multicare 1 – Multimorbiditätsmuster in der hausärztlichen Versorgung“ durch das Bundesministerium für Bildung und Forschung im Rahmen der Ausschreibung „Gesundheit im Alter“ (1.1.2008 – 31.12.2010) finanziert.
Studienziel
Im Rahmen dieser Studie sollen häufige Multimorbiditätsmuster in der älteren Hausarztpopulation identifiziert werden, die objektiven und subjektiven Folgen für ältere Menschen untersucht werden, Prädiktoren für den Verlauf identifiziert werden und eine Abschätzung des Ressourcenverbrauchs und der Kosten bei spezifischen Multimorbiditätsmustern erfolgen.
Methoden
Multicare ist ein eine multizentrische, längsschnittliche Beobachtungsstudie. Es werden 3000 Patient:innen in der Bundesrepublik Deutschland, koordiniert durch 8 Studienzentren, in einer Baselineuntersuchung und 7 Follow-up-untersuchungen anhand von strukturierten Interviews innerhalb von 12 Jahren beforscht. Einschlusskriterien sind ein Patient:innenalter von 65 – 85 Jahren sowie das Vorliegen von mindestens 3 Erkrankungen.
Im Studienzentrum Jena beteiligen sich 10 Hausarztpraxen aus Thüringen. Je Praxis sind ca. 25 Patient:innen in die Untersuchung eingeschlossen.
Projektteam
- Dr. rer. pol. Antje Freytag
- Prof. Dr. Jochen Gensichen (ehemals Institut für Allgemeinmedizin Jena)
- Prof. Dr. Michael Freitag (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- Institut für Allgemeinmedizin des Universitätsklinikums Hamburg-Eppendorf
- Abteilung für Allgemeinmedizin des Universitätsklinikums Düsseldorf
- Klinik und Poliklinik für Psychiatrie und Psychotherapie des Universitätsklinikums Bonn
- Institut für Allgemeinmedizin der Johann Wolfgang Goethe-Universität Frankfurt/Main
- Zentralinstitut für Seelische Gesundheit Mannheim
- Klinik und Poliklinik für Psychiatrie und Psychotherapie des Klinikums rechts der Isar München
- Klinik und Poliklinik für Psychiatrie, Professur für Public Health und Stiftungsprofessur für Gesundheitsökonomie der Universität Leipzig
- Institut für Biometrie der Medizinischen Hochschule Hannover
Publikationen
Eigene Artikel
- Scherer M, Hansen H, Gensichen J, Mergenthal K, Riedel-Heller S, Weyerer S, Maier W, Fuchs A, Bickel H, Schön G, Wiese B, König H-H, van den Bussche H, Schäfer I. Association between multimorbidity patterns and chronic pain in elderly primary care patients: a cross-sectional observational study. BMC Fam Pract. 2016;17(1):68. [PDF]
- Schulz S, Brenk-Franz K, Kratz A, Petersen JJ, Riedel-Heller SG, Schäfer I, Weyerer S, Wiese B, Fuchs A, Maier W, Bickel H, König H-H, Scherer M, van den Bussche H, Gensichen J, MultiCare Study Group. Self-efficacy in multimorbid elderly patients with osteoarthritis in primary care - influence on pain-related disability. Clin Rheumatol. 2015;34(10):1761-7. [Link]
- von dem Knesebeck O, Bickel H, Fuchs A, Gensichen J, Hofels S, Riedel-Heller S, Konig H-H, Mergenthal K, Schon G, Wegscheider K, Weyerer S, Wiese B, Scherer M, van den Bussche H, Schafer I. Social inequalities in patient-reported outcomes among older multimorbid patients - results of the MultiCare cohort study. Int J Equity Health. 2015;14(1):17. [PDF]
- Bock JO, Luppa M, Brettschneider C, Riedel-Heller S, Bickel H, Fuchs A, Gensichen J, Maier W, Mergenthal K, Schafer I, Schon G, Weyerer S, Wiese B, van den Bussche H, Scherer M, Konig HH. Impact of Depression on Health Care Utilization and Costs among Multimorbid Patients - Results from the MultiCare Cohort Study. PLoS One. 2014;9(3):e91973. [PDF]
- Freytag A, Quinzler R, Freitag M, Bickel H, Fuchs A, Hansen H, Hoefels S, König HH, Mergenthal K, Riedel-Heller SG, Schön G, Weyerer S, Wegscheider K, Scherer M, Bussche H, Haefeli WE, Gensichen J. Gebrauch und potenzielle Risiken durch nicht verschreibungspflichtige Schmerzmittel. Der Schmerz. 2014;28(2):175-82. [Link]
- Hansen H, Schafer I, Schon G, Riedel-Heller S, Gensichen J, Weyerer S, Petersen J, Konig H-H, Bickel H, Fuchs A, Hofels S, Wiese B, Wegscheider K, van den Bussche H, Scherer M. Agreement between self-reported and general practitioner-reported chronic conditions among multimorbid patients in primary care - results of the MultiCare cohort study. BMC Fam Pract. 2014;15(1):39. [PDF]
- Muth C, van den Akker M, Blom JW, Mallen CD, Rochon J, Schellevis FG, Becker A, Beyer M, Gensichen J, Kirchner H, Perera R, Prados-Torres A, Scherer M, Thiem U, van den Bussche H, Glasziou PP. The Ariadne principles: how to handle multimorbidity in primary care consultations. BMC Medicine. 2014;12:223. [PDF]
- Nutzel A, Dahlhaus A, Fuchs A, Gensichen J, Konig HH, Riedel-Heller S, Maier W, Schafer I, Schon G, Weyerer S, Wiese B, Scherer M, van den Bussche H, Bickel H. Self-rated health in multimorbid older general practice patients: a cross-sectional study in Germany. BMC Fam Pract. 2014;15(1):1. [PDF]
- Petersen JJ, Paulitsch MA, Mergenthal K, Gensichen J, Hansen H, Weyerer S, Riedel-Heller SG, Fuchs A, Maier W, Bickel H, Konig HH, Wiese B, van den Bussche H, Scherer M, Dahlhaus A. Implementation of chronic illness care in German primary care practices - how do multimorbid older patients view routine care? A cross-sectional study using multilevel hierarchical modeling. BMC Health Serv Res. 2014;14(1):336. [PDF]
- Schwarzbach M, Luppa M, Hansen H, König H-H, Gensichen J, Petersen JJ, Schön G, Wiese B, Weyerer S, Bickel H, Fuchs A, Maier W, van den Bussche H, Scherer M, Riedel-Heller SG. A comparison of GP and GDS diagnosis of depression in late life among multimorbid patients - Results of the MultiCare Study. J Affect Disord. 2014;168:276-83. [Link]
- Sikorski C, Luppa M, Weyerer S, Konig HH, Maier W, Schon G, Petersen JJ, Gensichen J, Fuchs A, Bickel H, Wiese B, Hansen H, van den Bussche H, Scherer M, Riedel-Heller SG. Obesity and associated lifestyle in a large sample of multi-morbid german primary care attendees. PLoS One. 2014;9(7):e102587. [PDF]
- Wicke F, Guthlin C, Mergenthal K, Gensichen J, Loffler C, Bickel H, Maier W, Riedel-Heller S, Weyerer S, Wiese B, Konig H-H, Schon G, Hansen H, van den Bussche H, Scherer M, Dahlhaus A. Depressive mood mediates the influence of social support on health-related quality of life in elderly, multimorbid patients. BMC Family Practice. 2014;15(1):62. [PDF]
- van den Bussche H, Schafer I, Wiese B, Dahlhaus A, Fuchs A, Gensichen J, Hofels S, Hansen H, Leicht H, Koller D, Luppa M, Nutzel A, Werle J, Scherer M, Wegscheider K, Glaeske G, Schon G. A comparative study demonstrated that prevalence figures on multimorbidity require cautious interpretation when drawn from a single database. J Clin Epidemiol. 2013;66(2):209-17. [Link]
- Schafer I, Hansen H, Schon G, Hofels S, Altiner A, Dahlhaus A, Gensichen J, Riedel-Heller S, Weyerer S, Blank W, Konig HH, von dem Knesebeck O, Wegscheider K, Scherer M, van den Bussche H, Wiese B. The influence of age, gender and socio-economic status on multimorbidity patterns in primary care. First results from the MultiCare Cohort study. BMC Health Serv Res. 2012;12(1):89. [PDF]
- van den Bussche H, Schön G, Wiese B, Kaduszkiewicz H, Barzel A, Abholz HH, Altiner A, Bickel H, Bullinger M, Fuchs A, Gensichen J, Gerlach F, Hansen H, Ketels G, von dem Knesebeck O, König H-H, Koller D, Löffler C, Maier W, Riedel-Heller S, Rosenkranz M, Steinmann S, Stolzenbach C, Streich W, Supplieth M, Tetzlaff B, Weyerer S, Winkelmann B, Scherer M, Glaeske G, Wegscheider K, Schäfer I. Erratum zu: Das Verbundvorhaben „Komorbidität und Multimorbidität in der häuslichen Versorgung" (MultiCare). Z Gerontol Geriatr. 2012;45(5):432.
- Schäfer I, Hansen H, Von dem Knesebeck O, König H-H, Schön G, Wiese B, Abholz H-H, Bickel H, Bullinger M, Gensichen J, Gerlach FM, Maier W, Riedel-Heller S, Weyerer S, Kaduszkiewicz H, Wegscheider K, Scherer M, Van den Bussche H. Welche chronischen Krankheiten und Morbiditätsmuster charakterisieren die ältere multimorbide Population in der Hausarztpraxis? - Erste Ergebnisse der prospektiven Beobachtungsstudie MultiCare1. Z Gerontol Geriatr. 2011(Suppl 2):76-89.
- Schafer I, Hansen H, Schon G, Maier W, Hofels S, Altiner A, Fuchs A, Gerlach FM, Petersen JJ, Gensichen J, Schulz S, Riedel-Heller S, Luppa M, Weyerer S, Werle J, Bickel H, Barth K, Konig HH, Rudolph A, Wiese B, Prokein J, Bullinger M, von dem Knesebeck O, Eisele M, Kaduszkiewicz H, Wegscheider K, van den Bussche H. The German MultiCare-study: Patterns of multimorbidity in primary health care - protocol of a prospective cohort study. BMC Health Serv Res. 2009;9:145. [PDF]
N
Novelle
Novelle – Sektorenübergreifendes & integriertes Notfall- und Verfügungsmanagement für die letzte Lebensphase in stationärer Langzeitpflege
Förderzeitraum: 01.08.2019 bis 31.01.2023
Förderung: Innovationsfonds des Gemeinsamen Bundesausschuss (G-BA)
Studienziel
Zum Versorgungsalltag von Pflegeheimen gehört immer häufiger die Pflege und Betreuung älterer Menschen mit komplexen Mehrfacherkrankungen sowie Sterbender. Verändert sich bei diesen Menschen der Gesundheitszustand, führt dies häufig zu Rettungsdiensteinsätzen und zu anschließenden Krankenhauseinweisungen. Die durch eine Patientenverfügung festgehaltenen Wünsche bleiben dabei oft unbeachtet. Oft kommt es zu wiederholten Krankenhauseinweisungen und zu einer erhöhten Sterblichkeit. Auch lebensverlängernde Maßnahmen werden entgegen dem Patientenwunsch zu häufig ergriffen. Ursächlich sind meist mangelnde Absprachen und fehlende Anweisungen oder Unterlagen in einer Notfallsituation.
Hier setzt das Projekt Novelle an mit dem Ziel, die Notfallversorgung von Pflegeheimbewohner*innen zu verbessern. Im Projekt werden interdisziplinär Notfallalgorithmen entwickelt, um das Vorgehen in Notfallsituationen zu optimieren. Die Algorithmen geben Pflegefachkräften Handlungs- und Rechtssicherheit und berücksichtigen zugleich die Patentensicherheit, Selbstbestimmung sowie ethische Gesichtspunkte. Die im Projekt entwickelten Notfallalgorithmen werden anschließend in Pflegeheimen im Zielgebiet Braunschweig eingeführt und erprobt. Dabei wird die Reduktion von nicht-indizierten und unerwünschten Rettungsdiensteinsätzen und Krankenhauseinweisungen angestrebt.
Weitere Informationen finden Sie auf der Projekthomepage.
Teilprojekte des Instituts für Allgemeinmedizin
Die Arbeitspakete 3 und 4 werden am Institut für Allgemeinmedizin (UKJ) in Kooperation mit dem Institut für Allgemeinmedizin der Medizinischen Hochschule Hannover durchgeführt.
AP3: Bildung einer interdisziplinären und berufsgruppenübergreifenden Arbeitsgruppe zur Identifizierung von relevanten Notfallsituationen in Pflegeeinrichtungen
AP4: Entwicklung von Handlungsempfehlungen durch interdisziplinäre und berufsgruppenübergreifende Arbeitsgruppe für die identifizierten Notfallsituationen unter Berücksichtigung des Patientenwillens
Projektteam
- Juliane Poeck, M. Sc. Psychologie
- Carsten Bretschneider
- Prof. Dr. med. Jutta Bleidorn
Konsortialführung
- Ostfalia Hochschule für angewandte Wissenschaften: Prof. Dr. rer. medic. habil. Martina Hasseler (Projektleitung); Uta Weidlich-Wichmann, M.A. (Projektkoordination)
Publikationen
- Primc N, Schwabe S, Poeck J, Günther A, Hasseler M, Rubeis G. A typology of nurses' interaction with relatives in emergency situations. Nursing Ethics. 2022. doi: 10.1177/09697330221128902 Link PDF
- Schwabe S, Bleidorn J, Günther A, Primc N, Rubeis G, Schneider N, Poeck J. Nurses’ perspectives on the role of relatives in emergency situations in nursing homes: a qualitative study from Germany. BMC Geriatrics. 2022; Volume 22, Article number 283. doi:10.1186/s12877-022-02991-y. PDF Link
- Schwabe S, Bleidorn J, Günther A, Krause O, Schneider N, Poeck J. Strukturierung des Notfallmanagements in Pflegeheimen: Ergebnisse interprofessioneller Fokusgruppeninterviews. Z Gerontol Geriat. 2021. PDF Link
P
PCOF-DPCOF-D: Beobachtungsblatt zur Patient:innenzentrierten Gesprächsführung
Förderung: Eigenmittel
Die Vermittlung kommunikativer Kompetenzen an Medizinstudierende und Ärzt:innen in Weiterbildung gewinnt zunehmend an Bedeutung. Erfassung und Bewertung dieser erfolgen meist ohne einheitliche Standards. Ein deutschsprachiges Instrument, welches eine Kriterien-orientierte Rückmeldung zur patient:innenzentrierten Gesprächsführung erlaubt, steht derzeit nicht zur Verfügung.
Im Rahmen des Projektes wurde daher die Patient Centered Observation Form (PCOF) ins Deutsche übersetzt. Es ermöglicht, auf zwei Seiten alle Bestandteile einer ambulanten, ärztlichen Konsultation hinsichtlich Patient:innenzentrierung zu bewerten.
Ziel des Vorhabens ist es, diese bereits übersetzte und pilotierte Version der PCOF-D zu evaluieren.
Ein Poster mit den Ergebnissen ist hier einzusehen.
Projektteam: Inga Petruschke, Konrad Schmidt, Raphael Kohl (Institut für Medizinische Soziologie und Rehabilitationswissenschaft, Charité, Berlin), Larry Mauksch (Professor Emeritus, University of Washington Department of Family Medicine, Seattle, USA)

PRoMPT - Case Management für Depression

Current Controlled Trials: ISRCTN66386086
PRoMPT I: 2004 bis 2007
PRoMPT II: 2008 bis 2010
Einleitung
Der/Die Hausärzt:in ist oft die erste Anlaufstelle für depressive Patient:innen. Ihre langfristige Behandlung ist im normalen Alltag oft schwierig. Wir haben ein Vorgehen entwickelt, was dies erleichtern soll. In regelmäßigen Abständen nimmt ein:e ausgebildete Arzthelfer:in der Praxis Kontakt mit den Patient:innen auf. Dabei fragt sie mit einem einfachen Fragebogen nach dem aktuellen Krankheitszustand. Prompt erhält der/die Hausärzt:in dann eine Rückmeldung. Eine Krankheitsverschlechterung wird deutlich, und der/die Hausärzt:in kann sofort alle notwendigen Schritte veranlassen.
Studienziel
Die Forschungsfrage hinter dem Projekt ist: "Verbessert ein einfaches Case Management die Symptomatik bei Patient:innen mit Major Depression in der hausärztlichen Versorgung?"
Methoden
Als Studiendesign dient eine clusterrandomisierte kontrollierte klinische Studie. Die Patient:innen werden in zwei Gruppen eingeteilt.
Die Testgruppe erfährt das Case-Management. Es besteht aus einem monatlichen Telefon-Monitoring, welches von geschulten Arzthelfer:innen anhand des DeMol-Fragebogens durchgeführt wird.
Die Kontrollgruppe wird entsprechend der Routineversorgung behandelt.
Die Zielgrößen der Studie sind der Schweregrad der Depressivität (gemessen mit der Kurzform des PHQ-D), die Lebensqualität (EQ5D, SF-36), die Patient:innenzufriedenheit (EUROPEP), die Adherence und die Kosten. Die Datenerhebung erfolgt zu drei Zeitpunkten Baseline, nach 6 und nach 12 Monaten.
DeMOL - Depressions Monitoring List mit integrieten PHQ
DeMoL ist ein Fragebogen mit 12 Fragen. Das aktuelle Befinden der Patient:innen mit Depression kann durch den/die Arzthelfer:in (Case Manager:in) sicher erfragt kann.
Case Manager:innen befragen die Patient:innen in regelmäßigen Abständen. Für jede Antwortmöglichkeit ist je nach Dringlichkeit ein andersfarbiges Kästchen definiert. Aufgrund dieses "Ampelschemas" erfolgt das weitere Vorgehen.

Grün bedeutet "unauffällig". Es handelt sich um einen guten Zustand, der von der/dem Case Manager:in erfasst, dokumentiert und dem/der Hausärzt:in zur Information vorgelegt wird.
Gelb bedeutet "auffällig". Die Antwort zeigt Auffälligkeiten, die der/die Ärzt:in beurteilen sollte. Der ausgefüllte Bogen wird dem/der Hausärzt:in im Laufe des Tages vorgelegt.
Orange bedeutet "Achtung, erhöhte Vorsicht". Die Antwort zeigt deutliche Anzeichen einer Verschlechterung an. Dies sollte dem/der Hausärzt:in baldmöglichst mitgeteilt werden, z.B. wenn diese:r das nächste Mal das Sprechzimmer verlässt. Der/Die Hausärzt:in entscheidet dann über das weitere Vorgehen, z.B. ob und wann der/die Patient:in in die Sprechstunde einbestellt wird.
Rot bedeutet "Halt, Gefahr". In diesem möglichen Notfall sollte der/die Case Manager:in des Gespräch sofort zum/zur Hausärzt:in durchstellen, de/dier dann die Situation mit dem/der Patient:in weiter abklärt.
Publikationen
-
Panagioti M, Bower P, Kontopantelis E, Lovell K, Gilbody S, Waheed W, Dickens C, Archer J, Simon G, Ell K, Huffman JC, Richards DA, van der Feltz-Cornelis C, Adler DA, Bruce M, Buszewicz M, Cole MG, Davidson KW, de Jonge P, Gensichen J, Huijbregts K, Menchetti M, Patel V, Rollman B, Shaffer J, Zijlstad-Vlasveld MC, Coventry PA. Association Between Chronic Physical Conditions and the Effectiveness of Collaborative Care for Depression: An Individual Participant Data Meta-analysis. JAMA Psych. 2016;73(9):978.
-
Petersen JJ, Paulitsch MA, Hartig J, Mergenthal K, Gerlach FM, Gensichen J. Factor structure and measurement invariance of the Patient Health Questionnaire-9 for female and male primary care patients with major depression in Germany. J Affect Disord. 2015;170:138-42.
-
Petersen JJ, König J, Paulitsch MA, Mergenthal K, Rauck S, Pagitz M, Schmidt K, Haase L, Gerlach FM, Gensichen J. Long-term effects of a collaborative care intervention on process of care in family practices in Germany: a 24-month follow-up study of a cluster randomized controlled trial. Gen Hosp Psychiatry. 2014;36(6):570-4.
-
Gensichen J, Petersen JJ, Von Korff M, Heider D, Baron S, König J, Freytag A, Krauth C, Gerlach FM, König H-H. Cost-effectiveness of depression case management in small practices. BJPsychiatry. 2013;202:441-6.
-
Gensichen J, Guethlin C, Sarmand N, Sivakumaran D, Jäger C, Mergenthal K, Gerlach FM, Petersen JJ. Patients' perspectives on depression case management in general practice - A qualitative study. Patient Educ Couns. 2012;86:114-9.
-
Guthlin C, Beyer M, Erler A, Gensichen J, Hoffmann B, Mergenthal K, Muller V, Muth C, Petersen JJ, Gerlach FM. Rekrutierung von Hausarztpraxen für Forschungsprojekte - Erfahrungen aus fünf allgemeinmedizinischen Studien. Z Allg Med. 2012;88(4):173-81.
-
Petersen J, Schulz S, Mergenthal K, Gerlach F, Gensichen J. "Ich kann nicht mehr" - Bei Verdacht auf eine Depression aktiv die typischen Symptome explorieren. Der Hausarzt. 2012;49(6):38-40.
- Baron S, Heider D, Gensichen J, Petersen JJ, Gerlach FM, Krauth C, A'Walelu O, Konig HH. Kostenstruktur eines Case-Management-Programms in der hausarztlichen Depressionstherapie. [Cost Structure of a Telephone-Based Case Management in Primary Care Depression Therapy]. Psychiatr Prax. 2011;38:342-4.
- Gensichen J, Güthlin C, Kleppel V, Jäger C, Mergenthal K, Gerlach FM, Petersen JJ. Practice-based depression case management in primary care: a qualitative study on family doctors´ perspectives. Fam Pract. 2011;28(5):565-71.
- Gensichen J, Petersen JJ, Karroum T, Rauck S, Ludman E, König J, Gerlach FM. Positive impact of a family practice-based depression case management on patient's self-management. Gen Hosp Psychiatry. 2011;33(1):23-8.
- Gensichen J, Serras A, Paulitsch MA, Rosemann T, Konig J, Gerlach FM, Petersen JJ. The Patient Assessment of Chronic Illness Care Questionnaire: Evaluation in Patients with Mental Disorders in Primary Care. Community Ment Health J. 2011;47(4):447-53.
- Guethlin C, Mergenthal K, Kleppel V, Gerlach I, Gerlach F, Petersen J, Gensichen J. Rückmeldung von Studienergebnissen an die Studienteilnehmer - Internationale Empfehlungen und Erfahrungen aus der PRoMPT-Studie zur Depressionsbehandlung in Hausarztpraxen. Z Allg Med. 2011;87(2):78-83.
- Gensichen J, Teising AL, König J, Gerlach FM, Petersen J. Predictors of suicidal ideation in depressive primary care patients. J Affect Disord. 2010;125:124-7.
- Mergenthal K, Petersen J, Rauck S, Gensichen J, Gerlach FM. Case Management bietet Medizinischen Fachangestellten neue Chancen. Praxisnah. 2010;1+2:18-9.
- Gensichen J, Jaeger C, Peitz M, Torge M, Guthlin C, Mergenthal K, Kleppel V, Gerlach FM, Petersen JJ. Health care assistants in primary care depression management: role perception, burdening factors, and disease conception. Ann Fam Med. 2009;7(6):513-9.
- Gensichen J, von Korff M, Peitz M, Muth C, Beyer M, Guethlin C, Torge M, Petersen J, Rosemann T, Konig J, Gerlach FM. Case management for depression by health care assistants in small primary care practices - a cluster randomized trial. Ann Intern Med. 2009;151(6):369-80.
- Mosig-Frey J, Mergenthal K, Müller V, Peitz M, Gensichen J. Case Managerinnen in der hausärztlichen Versorgung. Praxisnah. 2007(11+12):9.
- Peitz M, Gensichen J. Vorausschauender Behandlungsansatz - Behandlungspotenziale für Patienten mit Depression in der allgemeinmedizinischen Versorgung. Gesellschaftspolitische Kommentare. 2007;1:23-6.
- Peitz M, Gensichen J, Gerlach FM. Case Managerinnen in der hausärztlichen Versorgung: das PRoMPT-Projekt (Primary Care Monitoring for depressive Patients‘ Trial). Hessisches Ärzteblatt. 2007;2:90-1.
- Gensichen J. IMPACT collaborative care improves depression in elderly patients in primary care in the longer term. Evid Based Ment Health. 2006;9(3):76.
- Gensichen J, Peitz M, Torge M, Mosig-Frey J, Wendt-Hermainski H, Rosemann T, Gerlach FM, Lowe B. Die "Depressions-Monitoring-Liste (DeMoL)" mit integriertem PHQ-D-Rationale und Entwicklung eines Instruments für das hausärztliche Case Management bei Depression. Z Arztl Fortbild Qualitatssich. 2006;100(5):375-82.
- Gensichen J, Beyer M, Muth C, Gerlach FM, Von Korff M, Ormel J. Case management to improve major depression in primary health care: a systematic review. Psychol Med. 2006;36(1):7-14.
- Gensichen J. Depression – Der Hausarzt als Partner: Wachsam sein für die Signale der Patienten. Der Hausarzt. 2006;5:39.
- Torge M, Peitz M, Beyer M, Gerlach FM, Marwijik H, Gensichen J. Depressiv Erkrankte erkennen und behandeln - Am Anfang stehen oft nur diskrete Signale. Der Hausarzt. 2006;5:40-4.
- Hermainski H, Peitz P, Torge M, Beyer M, Gerlach FM, Gensichen J. Was muss beim Datenmanagement bei einer klinischen Studie beachtet werden? Gute Forschungspraxis in der Allgemeinmedizin am Beispiel des PRoMPT-Projekts. Z Allg Med. 2005;81(1):1-6.
- Gensichen J, Peitz M. Behandlungsoptionen für Depression in der allgemeinmedizinischen Versorgung. In: Schwartz FW, Bramesfeld A, Stubbe B, editors. Volkskrankheit Depression. Berlin: Springer; 2005.
- Bramesfeld A, Gensichen J. Versorgung depressiver Menschen. Forum Public Health. 2005;13:27-9.
- Gensichen J, Torge M, Peitz M, Wendt-Hermainski H, Beyer M, Rosemann T, Krauth C, Raspe H, Aldenhoff JB, Gerlach FM. Case management for the treatment of patients with major depression in general practices-rationale, design and conduct of a cluster randomized controlled trial-PRoMPT (PRimary care Monitoring for depressive Patient's Trial) [ISRCTN66386086]--study protocol. BMC Public Health. 2005;5:101.
- Gensichen J, Huchzermeier C, Aldenhoff JB, Gerlach FM, Hinze-Selch D. Signalsituationen für den Beginn einer strukturierten Depressionsdiagnostik in der Allgemeinarztpraxis-Eine praxis-kritische Einschätzung internationaler Leitlinien. Z Arztl Fortbild Qualitatssich. 2005;99(1):57-63.
- Gensichen J, Beyer M, Schwäbe N, Gerlach FM. Hausärztliche Begleitung von Patienten mit Depression durch Case Management - Ein BMBF-Projekt. Z Allg Med. 2004;80(12):507-11.
Q
QiSA
QiSA - Das Qualitätsindikatorensystem für die ambulante Versorgung: Band 6 - Depression

Projektziel
Qualität in der Arztpraxis messbar machen – das ist das Ziel von QiSA, dem bundesweit ersten System von Qualitätsindikatoren für die ambulante Versorgung. Zielgruppe von QiSA sind in der Praxis tätige Ärzt:innen. Unter ihnen spricht das Qualitätsindikatorensystem mit seinen 15 Bänden vorrangig die hausärztliche Versorgung an. Einzelne Bände richten sich aber auch an den fachärztlichen Bereich. Interessant ist der Einsatz von QiSA speziell für ärztliche Kooperationen wie Qualitätszirkel, Arztnetze, Medizinische Versorgungszentren oder Hausarztverträge.
Der Band 6 „Depression“ enthält Qualitätsindikatoren zur Diagnostik und Therapie bei Patient:innen mit „unipolarer“ depressiver Störung, d.h. depressive Episoden, rezidivierende depressive Störungen und anhaltende affektive Störungen, in der hausärztlichen Versorgung. Sie können genutzt werden, um die Qualität der Versorgung depressiv erkrankter Menschen zu erfassen und zu verbessern.
Wissenschaftler:innen des Instituts für Allgemeinmedizin in Jena bestimmten in ihrer Rolle als Projektleitung und Mitglieder des Autor:innenteams die Recherche, Auswahl und Deskription der Qualitätsindikatoren zur Versorgung von Menschen mit Depression und die Entstehung des QiSA-Bandes Nr. 6 maßgeblich.
Methoden
Zunächst erfolgte eine systematische Literaturrecherche nach bereits vorhandenen Qualitätsindikatoren zu Depression in einschlägigen Literatur-Datenbanken (Medline), nationalen und internationalen Leitlinien sowie nationalen und internationalen Datenbanken und Portalen für Qualitätsindikatorensysteme (z.B. National Quality Measures ClearinghouseTM). Es wurden insgesamt 80 Indikatoren gefunden, die den oben genannten Suchkriterien entsprachen. Indikatoren, die sich auf den stationären Bereich oder auf Patienten unter 18 Jahren bezogen, wurden ausgeschlossen. Die gefundenen Indikatoren wurden, wenn sie nicht in Deutsch vorlagen, übersetzt und in eine Indikatorenliste integriert. Es entstand eine Liste von 61 Qualitätsindikatoren, die einem Expert:innenpanel vorgelegt werden konnten und von diesem bewertet wurden. Im Rahmen der Diskussion wurde ein weiterer Indikator zur Einbeziehung des Patient:innen in die Behandlung (Shared Decision Making) vorgeschlagen und auch bewertet.
Das Verfahren zur Bewertung und Auswahl der Indikatoren folgte der sogenannten RAND/UCLA Appropriateness Method, die vor etwa 30 Jahren von der RAND Corporation, Kalifornien, in Zusammenarbeit mit der School of Medicine der University of California, Los Angeles (UCLA) entwickelt wurde. Dieses Verfahren ist in nationalen und internationalen Studien erprobt und kombiniert systematisch die Recherche der verfügbaren wissenschaftlichen Evidenz mit einer strukturierten Bewertung durch Expert:innen. Zur Beurteilung der Relevanz der Indikatoren wurden zwei Bewertungsrunden durchgeführt. Die erste Runde besteht aus einer schriftlichen postalischen Bewertung, während die zweite Bewertungsrunde im Anschluss an ein halbtägiges Treffen der Expert:innen (nach der Diskussion der Indikatoren) durchgeführt wurde. In der zweiten Bewertungsrunde wurde außerdem die Praktikabilität (Umsetzbarkeit) der Indikatoren bewertet.

Übersicht über QiSA-Indikatoren zu Depression (Band 6)
Projektteam
- Dr. Sven Schulz
- Dr. rer. pol. Antje Freytag
- Prof. Dr. Jochen Gensichen (ehemals Institut für Allgemeinmedizin Jena)
Publikationen
- Schulz S, Freytag A, Chenot R, Szecsenyi J, Andres E, Gensichen J. Depression: Qualitätsindikatoren für die Versorgung von Patienten mit Depression. In: Szecsenyi J, Broge B, Stock J, editors. QuiSA - Das Qualitätsindikatorensystem für die ambulante Versorgung. Heidelberg, Göttingen: Universitätsklinikum Heidelberg, AQUA - Institut; 2013.
R
RAI
Verbundvorhaben Rationaler Antibiotikaeinsatz (RAI) durch Information und Kommunikation


Ein multimediales Modellprojekt mit kontrolliertem Design. Bei dem Verbundvorhaben RAI handelt es sich um ein transsektorales Forschungsvorhaben mit Beteiligung von Infektionsspezialist:innen und Allgemeinmediziner:innen, Tiermediziner:innen, Epidemiolog:innen und Kommunikationswissenschaftler:innen.
RAI ist ein Teilprojekt des Forschungsverbundes „Infectcontrol 2020“.
Ziel ist es, zu untersuchen, ob durch verbesserte und zielgruppenorientierte Informationsvermittlung zum Thema Antibiotikaanwendung/ Resistenzentwicklung der Antibiotikaverbrauch reduziert bzw. die Antibiotikaverordnungsqualität verbessert werden und ein Effekt auf das Auftreten von multiresistenten Erregern erreicht werden kann.
Linkempfehlung:
Warum gibt es Antibiotikaresistenzen? Wieso reden alle vom „One Health-Konzept“ und was sind die Kriterien der Auswahl von Antibiotika im Schweinestall? Allgemein verständliche Antworten zu diesen Fragen finden Sie auf der Webseite www.antibiotika-wissen.de, die in enger Zusammenarbeit zwischen dem Institut für Hygiene und Umweltmedizin, Charité – Universitätsmedizin, Berlin, dem Institut für Mikrobiologie und Tierseuchen, Veterinärfakultät der Freien Universität Berlin, dem Universitätsklinikum Jena und der Lindgrün GmbH entstanden ist.
Methoden
Im ersten Schritt (Befragung) werden niedergelassene Allgemeinmediziner:innen und hausärztlich tätige Internist:innen zu möglichen Barrieren hinsichtlich der Verordnung von Antibiotika befragt. In einem weiteren Schritt (Intervention) folgt eine Entwicklung für eine "Entscheidungshilfe“ zur Verordnung von Antibiotika, die interessierten Praxen zur Verfügung gestellt werden soll.
Projektteam
Kooperationspartner
- Institut für Hygiene und Umweltmedizin an der Charite Berlin
- Robert Koch Institut
Publikationen
Artikel
- Andres E, Szecsenyi J, Garbe K, Hartmann J, Petruschke I, Schulz M, Sturm H, Altiner A, Bauer A, Bornemann R, Gastmeier P, Schneider S, Schulz R, Wollny A, Kaufmann-Kolle P. Rationaler Antibiotikaeinsatz: Impulse für den hausärztlichen Versorgungsalltag (Symposium-Bericht). ZFA. 2020;96(3):109-15. [Link]
- Petruschke I, Pletz M, Vollmar HC. Antibiotic Stewardship in der Arzt-Praxis. Ärzteblatt Thüringen. 2018;2:83-6. [PDF]
- Salm F, Schneider S, Schmücker K, Petruschke I, Kramer TS, Hanke R, Schröder C, Heintze C, Schwantes U, Gastmeier P, Gensichen J, Group R-S. Antibiotic prescribing behavior among general practitioners - a questionnaire-based study in Germany. BMC Infect Dis. 2018;18(1):208. [PDF]
- Schneider S, Salm F, Vincze S, Moeser A, Petruschke I, Schmücker K, Ludwig N, Hanke R, Schröder C, Gropmann A, Behnke M, Lübke-Becker A, Wieler LH, Hagel S, Pletz MW, Gensichen J, Gastmeier P, RAI Study Group. Perceptions and attitudes regarding antibiotic resistance in Germany: a cross-sectoral survey amongst physicians, veterinarians, farmers and the general public. J Antimicrob Chemother. 2018. [Link]
Kongresse
- Petruschke I, Schneider S, Salm F, Kramer T, Hanke R, Gastmeier P, Bleidorn J. RAI ambulant - Rationaler Antibiotikaeinsatz durch Information und Kommunikation in Hausarztpraxen (Symposium). 53 Kongress für Allgemeinmedizin und Familienmedizin; 12.09.-14.09.2019; Erlangen.
-
Petruschke I, Salm F, Schlosser B, Römhild J, Schmücker K, Gensichen J, Vollmar HC, Gastmeier P, und die RAI Study Group. Rationale Antibiotikatherapie durch Information und Kommunikation in der Hausarztpraxis - Zwischenevaluation I (Poster). 16. Deutscher Kongress für Versorgungsforschung; 04.10.-06.10.2017; Berlin. [PDF]
-
Schlosser B, Salm F, Petruschke I, Römhild J, Schmücker K, Gensichen J, Vollmar HC, Gastmeier P, und die RAI Study Group. Rationale Antibiotikatherapie durch Information und Kommunikation in der Hausarztpraxis - Zwischenevaluation II (Poster). 51 Kongress für Allgemeinmedizin und Familienmedizin; 20.09.-23.09.2017; Düsseldorf. [PDF]
- Petruschke I, Salm F, Schneider S, Gastmeier P, Gensichen J, und die RAI Study Group. Antibiotikaspezifisches Verschreibungsverhalten von Hausärzten – Ergebnisse einer Querschnittsbefragung im Rahmen des RAI-Projekts (Poster). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main. [PDF]
- Schmücker K, Salm F, Schneider S, Gastmeier P, Gensichen J, und die RAI Study Group. Kommunikation zwischen Hausarzt und Patient zum Thema Antibiotikaresistenz – Ergebnisse einer Querschnittsbefragung von Hausärzten und Allgemeinbevölkerung im Rahmen des RAI-Projekts (Poster). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main. [PDF]
- Kausche S, Schmücker K, Salm F, Schneider S, Gastmeier P, Gensichen J. Pilotierung eines Fragebogens zur Barrierenermittlung im Rahmen des Verbundvorhabens RAI (Rationaler Antibiotikaeinsatz durch Information und Kommunikation) (Poster). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien. [PDF]
S
SAVOIR
Evaluierung der SAPV-Richtlinie: Outcomes, Interaktionen, Regionale Unterschiede
Förderzeitraum: 07/2017 - 06/2019
Förderung: Innovationsfonds des Gemeinsamen Bundesausschuss (G-BA)
Wie gut funktioniert die ambulante palliative Versorgung in Deutschland? Diese Frage versucht SAVOIR zu beantworten. Das Projekt SAVOIR - Evaluierung der SAPV-Richtlinie: Outcomes, Interaktionen, Regionale Unterschiede - untersucht die Vielfalt der Modelle sowie der damit einhergehenden regionalen Versorgungsstrukturen. Wir wollen herausarbeiten, welche Faktoren für die Versorgungsqualität wichtig sind und daher in einer zukünftigen Richtlinie des G-BA berücksichtigt werden sollten.
Die spezialisierte ambulante Palliativversorgung (SAPV) ist in Deutschland als Regelleistung in die Versorgungslandschaft integriert. Auf Grund differierender Vertrags-, Versorgungs- und Finanzierungsmodelle ist die konkrete Versorgungspraxis sehr unterschiedlich. Wir finden eine große Varianz hinsichtlich Ein- und Ausschlusskriterien von Patient:innen, Behandlungsintensität und dauer, sowie Strukturmerkmalen des Versorgungsangebotes. Auch die Vernetzungen und Kooperationen mit Hausärzt:innen, Pflegenden, Hospizen, Kliniken können sehr unterschiedlich sein.
SAVOIR wird in fünf Teilprojekten (TP) Struktur- und Patient:innendaten erheben, Patient:innen und Angehörige, Mitarbeiter:innen von SAPV-Teams und weitere Leistungserbringer befragen sowie Routinedaten auswerten. Entscheidend dabei ist, dass Qualität nicht einfach anhand von abstrakten Faktoren beurteilt, sondern vor allem aus der Perspektive von Patient:innen und Angehörigen sowie der SAPV-Teams und anderer Leistungserbringer erfasst wird. Die Ergebnisse sollen dazu beitragen, hemmende und förderliche Faktoren für eine qualitativ hochwertige SAPV-Arbeit zu identifizieren und entsprechend die Rahmenbedingungen zu verbessern.
Die TP4 und 5 werden am Institut für Allgemeinmedizin, Universitätsklinikum Jena durchgeführt.
Studienziel
Die Studie soll zeigen, ob die SAPV und die SAPV-Richtlinie noch weiter verbessert werden können, und wo dazu angesetzt werden muss.
Teilprojekte
TP1: Strukturmerkmale der SAPV und ihr Einfluss auf Versorgungsparameter
(Universitätsmedizin Göttingen, Klinik für Palliativmedizin)
TP2: Qualitätssicherung in der Ambulanten PalliativverSorgung (QUAPS) eine quantitative Erhebung zur Versorgung aus Patienten- und Angehörigenperspektive
(Universitätsklinikum Jena, Abt. für Palliativmedizin/KIM II)
TP2:
TP3: Was ist gute Versorgungspraxis? Versorgungsqualität aus Sicht von SAPV-Teams und weiterer Leistungserbringer in der SAPV
(Universität Augsburg, Zentrum für Interdisziplinäre Gesundheitsforschung)
TP4: Hausärztliche Betreuung von Palliativpatienten innerhalb und außerhalb von SAPV
(Universitätsklinikum Jena, Institut für Allgemeinmedizin)
Das Ziel des Teilprojektes 4 ist die Erhebung und Darstellung der hausärztlichen Aufgaben und Funktionen in der Versorgung von Palliativpatient:innen innerhalb der SAPV und der AAPV. Obwohl die präexponierte Stellung der Hausärzt:innen in der Versorgung von Palliativpatient:innen vielfach herausgearbeitet wurde, steht eine systematische und bundesweite Evaluierung der hausärztlichen Rolle an dieser Nahtstelle bisher aus.
Mithilfe eines standardisierten, quantitativen Forschungsdesigns erfolgt eine einmalige postalische Befragung einer repräsentativen Stichprobe von 3500 Hausärzt:innen. Die Auswahl der anzuschreibenden Hausärzt:innen erfolgt für eine Anzahl insbesondere in Bezug auf SAPV-Rahmenbedingungen heterogener KV-Regionen. Der Fragebogen wird so konzipiert, dass eine Analyse der (neben dem palliativmedizinischen Versorgungsbedarf der/des Patient:in wirkenden) praxis- und kontextbezogenen Einflussgrößen auf die hausärztliche Entscheidung zu Art und Umfang von verordneten SAPV-Leistungen sowie hausärztlich geleisteter palliativmedizinischer Betreuung erfolgen kann. Es werden kontextbezogene Einflussgrößen berücksichtigt, die in der Literatur als relevant gelten und in qualitativen Interviews (s.a. TP3) als relevant benannt wurden. Eine Rolle spielen hierbei u.a. die Themenkomplexe: hausärztliche Erfahrung und Qualifikation, Verfügbarkeit palliativmedizinischer Strukturen und Ressourcen sowie Vergütungsaspekte.
Der Fragebogen wird anhand von (mindestens n=6) Interviews pilotiert und daraufhin adaptiert. Aus der Befragung sollen sich Hinweise für die Weiterentwicklung der SAPV-Richtlinie bzw. die Zukunft der ambulanten palliativmedizinischen Versorgung entnehmen lassen.
In einer abschließenden Synthese aus den Ergebnissen der qualitativen Analyse (TP3), der schriftlichen Befragung (TP4) und der GKV-Routinedatenanalyse (TP5) werden auch Kriterien zur systematischen Beschreibung der hausärztlichen Beteiligung an SAPV und AAPV abgeleitet.
Das positive Votum der lokalen Ethikkommission am Universitätsklinikum Jena für die Durchführung der Befragung liegt vor (5316-10/17).
Eine Zusammenfassung der Ergebnisse aus TP4 können Sie diesem Factsheet entnehmen.
TP5: Darstellung der SAPV im Vergleich mit anderen palliativmedizinischen Versorgungsformen anhand von GKV-
Routinedaten: Versorgungsinhalte, Patientenprofile und allgemeine medizinische Inanspruchnahme aus
Kostenträgerperspektive
(Universitätsklinikum Jena, Institut für Allgemeinmedizin)
Ziel des Teilprojekts 5 ist es, eine Beschreibung von Art, Umfang und Qualität der (insbesondere ambulanten, und dabei insbesondere der spezialisierten ambulanten) palliativmedizinischen Versorgung in Deutschland auf der Basis von GKV-Routinedaten zu liefern.
Anhand einer retrospektiven Kohortenstudie mit Querschnittsvergleichen und Subgruppenanalysen auf der Basis von pseudonymisierten Routinedaten der Barmer wird zunächst festgestellt, ob ein:e Patient:in innerhalb der letzten (bis zu sechs) Monate vor seinem/ihrem Tod palliativmedizinisch behandelt wurde und wenn ja, im Rahmen welcher/n palliativmedizinischen Versorgungsform/en. Welche Patient:innen erhielten welche palliativmedizinische Versorgung? Zur Beantwortung dieser Frage werden Merkmale der Patient:innen ausgewertet, die in GKV-Routinedaten abbildbar sind: Alter, Geschlecht, Pflegestufe, Grunderkrankungen und Komorbidität etc. Des Weiteren wird dargestellt, in welchem Umfang spezifische Leistungen im Rahmen der palliativmedizinischen Versorgung erbracht wurden. Von Interesse sind neben spezifisch palliativmedizinischen Leistungen auch die weiteren medizinischen Leistungen, die in den letzten Monaten vor dem Tod in Anspruch genommen werden: ärztliche Konsultationen, Krankenhausbehandlung, bildgebende Diagnostik, Labor, ambulant verordnete Arzneimittel, Heil- und Hilfsmittel, häusliche Krankenpflege (HKP), Pflegeleistungen etc. Nach Möglichkeit erfolgt eine Bewertung palliativmedizinischer Versorgungsformen im Hinblick auf die Qualität der erreichten Patient:innenversorgung. Die Ergebnisse der Routinedaten-Analyse werden auch anhand der Begriffe Über-, Unter- und Fehlversorgung interpretiert. In Verbindung mit der Patient:innen-Charakterisierung soll hierdurch eine zielgenauere Weiterentwicklung der palliativmedizinischen Versorgungsformen unterstützt werden.
Das positive Votum der lokalen Ethikkommission am Universitätsklinikum Jena für die Durchführung der Routinedatenanalyse liegt vor (5317-10/17).
Projektteam
- Dr. rer. pol. Antje Freytag
- Dr. rer. nat. Bianka Ditscheid
- Dr. med. Kathleen Stichling
- Dr. med. Markus Krause
- Michelle Beuthling, M.Sc.
- Laura Babin (ehemalige wissenschaftliche Hilfskraft)
- Prof. Dr. med. Horst Christian Vollmar (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- Universitätsklinikum Jena, Abt. für Palliativmedizin/KIM II
- Universitätsklinikum Jena, Zentrum für Klinische Studien
- Universität Augsburg, Zentrum für Interdisziplinäre Gesundheitsforschung
- Universitätsmedizin Göttingen, Klinik für Palliativmedizin
- Deutsche Gesellschaft für Palliativmedizin e.V.
- Bundesarbeitsgemeinschaft (BAG) SAPV
- BARMER
Publikationen
Factsheet
- Hausärztliche Palliativversorgung und SAPV: Zusammenfassung der Ergebnisse - Fragebogenerhebung 2018 [PDF]
Artikel
- Jansky M, Heyl L, Hach M, Kranz S, Lehmann T, Freytag A, Wedding U,Meißner W, Krauss SH, Schneider W, Nauck F, for the SAVOIR Study Group. Structural characteristics and contractual terms of specialist palliative homecare in Germany. BMC Palliat Care 22, 166. 2023. https://doi.org/10.1186/s12904-023-01274-6
- Stichling K, Meissner F, Beuthling M, Otte I, Chikhradze N, Ditscheid B, Vollmar HC, Freytag A. Hausärztliche Palliativversorgung in Westfalen-Lippe im Vergleich mit anderen Bundesländern – sekundäre Auswertung einer Befragungsstudie. Z Evid Fortbild Qual Gesundhwes. 2023. doi:10.1016/j.zefq.2022.12.006 [published Online First: 26 May 2023]. Link PDF Artikel PDF Online-Material
- Krauss S, Bauer A, Freytag A, Gebel C, Hach M, Jansky M, Meißner W, Wedding U, Schneider W. Angehörige aus Sicht von Palliative Care Pflegefachkräften: Versorgungskulturen in der spezialisierten ambulanten Palliativversorgung (SAPV). Pflege und Gesellschaft. 2022;2:119-33. doi: 10.3262/P&G2202119 Link (kostenpfl.)
- Gebel C, Rothaug J, Kruschel I, Lehmann T, Jansky M, Nauck F, Freytag A, Bauer A, Krauss S, Schneider W, Nageler C, Meißner W, Wedding U. Symptomverlauf, Betreuungsqualität und Zufriedenheit mit der spezialisierten ambulanten Palliativversorgung (SAPV) aus Patient*innenperspektive: eine bundesweite prospektive Längsschnittstudie. Z Evid Fortbild Qual Gesundhwes. 2022 Feb;168:40-47. doi: 10.1016/j.zefq.2021.10.001 Link PDF
- Stichling K, Bleidorn J, Krause M, Meißner W, Wedding U, Bauer A, Krauss SH, Schneider W, Jansky M, Nauck F, Vollmar HC, Schulz S, Freytag A. Hausärztliche Einschätzungen zur Verbesserung der Palliativversorgung an der Schnittstelle zur spezialisierten ambulanten Palliativversorgung (SAPV). Z Palliativmed. 2022;23(02): 105-112; doi: 10.1055/a-1667-3629 Link PDF
- Bauer A, Krauss SH, Freytag A, Jansky M, Schneider W. Versorgungsqualität in der spezialisierten ambulanten Palliativversorgung aus Sicht der Leistungserbringer: eine qualitative Studie. Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen (ZEFQ). 2021;Vol. 162: S. 1-9. DOI: 10.1016/j.zefq.2021.02.005 Link PDF
- Krause M, Ditscheid B, Lehmann T, Jansky M, Marschall U, Meißner W, Nauck F, Wedding U, Freytag A. Effectiveness of two types of palliative home care in cancer and non-cancer patients: A retrospective population-based study using claims data. Palliative Medicine. 2021;35(6), 1158–1169. PDF Link
Zu diesem Beitrag finden Sie auch einen Podcast (ca. 3 Min) unter: Link -
Ditscheid B, Krause M, Lehmann T, Stichling K, Jansky M, Nauck F, Wedding U, Schneider W, Marschall U, Meißner W, Freytag A. Palliativversorgung am Lebensende in Deutschland. Analyse der Inanspruchnahme und regionalen Verteilung mittels GKV-Routinedaten. Bundesgesundheitsbl., erschienen 12/2020.
- Stichling K, Krause M, Ditscheid B, Hach M, Jansky M, Kaufmann M, Lehmann T, Meissner W, Nauck F, Schneider W, Schulz S, Vollmar HC, Wedding U, Bleidorn J, Freytag A, Savoir Study Group. Factors influencing GPs' perception of specialised palliative homecare (SPHC) importance - results of a cross-sectional study. BMC Palliat Care. 2020;19(1):117. [Link]
- Freytag A*, Krause M*, Bauer A, Ditscheid B, Jansky M, Krauss S, Lehmann T, Marschall U, Nauck F, Schneider W, Stichling K, Vollmar HC, Wedding U, Meissner W, Savoir Study group. Study protocol for a multi-methods study: SAVOIR - evaluation of specialized outpatient palliative care (SAPV) in Germany: outcomes, interactions, regional differences. BMC Palliat Care. 2019;18(1):12. *contributed equally [PDF]
Kongresse
- Ditscheid B, Marschall U, Meißner W, Nauck F, Wedding U, Freytag A, für die SAVOIR-Studiengruppe. SAPV-Verordnungen aus dem Krankenhaus: Quantifizierung anhand von GKV-Routinedaten (Vortrag). 20. Deutscher Kongress für Versorgungsforschung; 06.10.-08.10.2021; Digitaler Kongress.
- Stichling K, Schulz S, Freytag A (2021): „Einschätzungen zur Verbesserung der Palliativversorgung: allgemein versus spezialisiert ambulant palliativversorgende Hausärzte (AAPV- vs. SAPV-Hausärzte). 55. Kongress für Allgemeinmedizin und Familienmedizin; 16.09.-18.09.2021; Lübeck.
- Ditscheid B, Krause M, Lehmann T, Jansky M, Marschall U, Schneider W, Wedding U, Meißner W, Freytag A, für die SAVOIR-Studiengruppe. Versorgungsziele, Versorgungskosten und Patientenmerkmale palliativ versorgter GKV-Versicherter im regionalen Vergleich (Vortrag). 19. Deutscher Kongress für Versorgungsforschung; 30.09.-01.10.2020; Online-Kongress.
- Ditscheid B, Krause M, Lehmann T, L’hoest H, Marschall U, Meißner W, Freytag A, für die SAVOIR-Studiengruppe. Abbildung der Inanspruchnahme palliativer Versorgung anhand bundesweit und regional verfügbarer Verordnungsziffern und Leistungsabrechnungen (Vortrag). 18. Deutscher Kongress für Versorgungsforschung; 09.10.-11.10.2019; Berlin.
- Freytag A, Krause M, Lehmann T, Völker M-L, Kaufmann M, Ditscheid B, Schulz S, Schneider W, Meißner W, Stichling K. Einflussfaktoren für den Umfang hausärztlicher Palliativversorgung - Ergebnisse einer bundesweiten Befragungsstudie (Poster). 53 Kongress für Allgemeinmedizin und Familienmedizin; 12.09.-14.09.2019; Erlangen.
- Ditscheid B*, Römhild J*, Krause M, Meyer I, Freytag A. Zuordnung von GKV-Routinedaten zu Beobachtungszeiträumen und Abrechnungen nach dem Tod eines Versicherten (Vortrag). 11 AGENS-MethodenWorkshop; 27.02.-28.02.2019; Magdeburg. *geteilte Erstautorenschaft, Vortragende: B. Ditscheid
- Ditscheid B, Krause M, Eichhorn C, Lehmann T, Marschall U, Meißner W, Vollmar HC, Freytag A. Inanspruchnahme palliativmedizinischer Versorgung am Lebensende: Versorgungsformen und regionale Verteilung (Vortrag). 17 Deutscher Kongress für Versorgungsforschung; 10.10.-12.10.2018; Berlin.
- Stichling K, Krause M, Kaufmann M, Ditscheid B, Lehmann T, Wolf F, Schulz S, Jansky M, Krauss S, Bauer A, Schneider W, Gaser E, Meißner W, Vollmar H.C, Freytag A & die SAVOIR-Studiengruppe, Hausärztliche Betreuung von Palliativpatienten innerhalb und außerhalb der SAPV - Eine bundesweite Befragungsstudie im Rahmen des GBA-Innovationsfonds-geförderten Projekts SAVOIR (Vortrag). 52 Kongress für Allgemeinmedizin und Familienmedizin; 13.09.-15.09.2018; Innsbruck.
- Krause M, Stichling K, Kaufmann M, Babin L, Berg C, Prässler A, Ditscheid B, Vollmar HC, Freytag A, SAVOIR-Studiengruppe. Hausärztliche Betreuung von Palliativpatienten innerhalb und außerhalb der SAPV - Maßnahmen zur Steigerung des Rücklaufs einer schriftlichen Hausarzt-Befragung (Poster). 52 Kongress für Allgemeinmedizin und Familienmedizin; 13.09.-15.09.2018; Innsbruck.

Sepsis: Folgeerkrankungen, Risikofaktoren, Versorgung und Kosten
Förderzeitraum: 09/2018 - 08/2020
Studienziel
Mehr als 130.000 Deutsche erkranken pro Jahr an einer schweren Sepsis. Diese umgangssprachlich als „Blutvergiftung“ bezeichnete schwerste Verlaufsform einer Infektion, muss auf der Intentsivstation behandelt werden und ist eine der häufigsten Todesursachen in Deutschland. 50 bis 60 Prozent der Patient:innen überleben die Erkrankung, können danach jedoch unter erheblichen und oft chronischen körperlichen, geistigen und seelischen Beeinträchtigungen leiden. Ausmaß und Art dieser Folgen sind bislang unbekannt. Spezifische Behandlungsangebote für die Betroffenen fehlen.
Deshalb untersucht das Projekt SEPFROK erstmals bundesweit die Folgen einer Sepsis auf Basis von Versichertendaten der AOK: Welcher Art sind die Sepsisfolgen, wie häufig und zu welchen Zeitpunkten treten sie auf? Welche Kosten verursachen und welche Ressourcen verbrauchen sie? SEPFROK untersucht dabei einen Zeitraum von bis zu drei Jahren nach Sepsiserkrankung. So sollen Patientenmerkmale und Behandlungen identifiziert werden, die Risikofaktoren für schwere oder kostenintensive Sepsisfolgen sind.
Das Projekt vergleicht außerdem Daten zur Inanspruchnahme von Versorgungsleistungen sowie Folgeerkrankungen mit den Erhebungen einer großen Kohortenstudie, der Mitteldeutschen Sepsis Kohorte, in der Patient:innen nach schwerer Sepsis telefonisch nachbefragt werden. Zusätzlich werden Sepsisüberlebende und deren Angehörige nach ihrer Zufriedenheit mit der Behandlung und wahrgenommenen Defiziten befragt. Auf dieser Basis entwickelt das Projekt mit einem Expertenbeirat Empfehlungen, um integrierte Behandlungskonzepte zu entwickeln und den tatsächlichen Bedarf an ambulanten und stationären Rehabilitationsmaßnahmen für Sepsisüberlebende zu ermitteln. So können gefährdete Patient:innen besser versorgt und langfristig Häufigkeit und das Ausmaß der Sepsisfolgen reduziert werden.
Teilprojekt des Institutes für Allgemeinmedizin
Die im Rahmen unseres Teilprojekts erfolgende gesundheitsökonomische Analyse erfolgt auf Basis von Abrechnungsdaten des Wissenschaftlichen Instituts der AOK (WIdO) und somit für die gesamtdeutsche Versichertenpopulation der AOKen. Der Versicherteneinschluss erfolgt über die Jahre 2013-2014 (Indexereignis), die Vorbeobachtungszeit umfasst mindestens ein Jahr vor dem Indexereignis und die Nachbeobachtungszeit erstreckt sich über drei Jahre nach dem Indexereignis bis in das Jahr 2017. Ermittelt werden u.a. die Entwicklungen und Verläufe der Inanspruchnahme und Kosten von ambulanten ärztlichen Leistungen, stationären Leistungen, Arzneimitteln, Heilmitteln, Rehabilitationsleistungen sowie Arbeitsunfähigkeit von Patienten nach schwerer ITS-behandelter Sepsis.
Projektteam
- Dr. rer. pol. Antje Freytag
- Josephine Storch, M.Sc.
- Dr. rer. nat. Bianka Ditscheid
- Dr. med. Konrad Schmidt
Kooperationspartner
- Universitätsklinikum Jena, Center for Sepsis Control & Care (CSCC): Dr. Carolin Fleischmann-Struzek (Projektleitung), Prof. Dr. Konrad Reinhart
- Universitätsklinikum Jena, Institut für Medizinische Statistik, Informatik und Dokumentation (IMSID): Prof. Dr. Peter Schlattmann
- Charité - Universitätsmedizin Berlin: PD Dr. Christiane Hartog
- Wissenschaftliches Institut der AOK (WidO): Christian Günster
Publikationen
- Rose N, Spoden M, Freytag A, Pletz M, Eckmanns T, Wedekind L, Storch J, Schlattmann P, Hartog CS , Reinhart K, Günster C, Fleischmann-Struzek C. Association between hospital onset of infection and outcomes in sepsis patients – A propensity score matched cohort study based on health claims data in Germany. International Journal of Medical Microbiology, Volume 313, Issue 6 (2023). Link PDF
- Winkler D, Rose N, Freytag A, Sauter W, Spoden M, Schettler A, Wedekind L, Storch J, Ditscheid B, Schlattmann P, Reinhart K, Günster C, Hartog CS, Fleischmann-Struzek C. The Effects of Postacute Rehabilitation on Mortality, Chronic Care Dependency, Health Care Use, and Costs in Sepsis Survivors. Ann Am Thorac Soc. 2023;20(2):279–88. doi: 10.1513/AnnalsATS.202203-195OC Link
-
Fleischmann-Struzek C, Ditscheid B, Storch J, Rose N, Spoden M, Hartog CS, Freytag A: Evaluation of Infection-Related Hospitalizations and Drug Prescriptions Among Sepsis Survivors in Germany. JAMA Netw Open 2022; 5(7):e2220945. doi: 10.1001/jamanetworkopen.2022.20945. PDF
- Fleischmann-Struzek C, Rose N, Born S, Freytag A, Ditscheid B, Storch J, Schettler A, Schlattmann P, Wedekind L, Pletz MW, Sänger S, Brunsmann F, Oehmichen F, Apfelbacher C, Drewitz KP, Silke Piedmont S, Denke C, Vollmar HC, Schmidt K, Landgraf I, Bodechtel U, Trumann A, Hecker R, Reinhart K, Hartog CS. White Paper – Verbesserung der Versorgungs- und Behandlungsangebote für Menschen mit Sepsis- und Infektionsfolgen. Dtsch Med Wochenschr. 2022; 147: 485–491. doi: 10.1055/a-1741-3013. PDF Link
Jena Sepsis Registry
Ein prospektives Beobachtungsregister für Patienten mit schwerer Sepsis/septischer Schock, unterstützt durch die Primärversorgung
Weltweit existieren nur wenige klinische Register zur Erfassung von Sepsis-Patienten. Existierende Register sind meist auf die stationäre Behandlung bzw. auf die Mortalität im Krankenhaus limitiert. Das Jena Sepsis Register (JSR) erfasst mit 60 Monaten auch den Langzeitverlauf von Sepsis-Patienten in der ambulanten Behandlung.
Es ist das weltweit erste Sepsis-Register, welches durch die Integration von Hausärzten eine kontinuierliche und qualitativ hochwertige Langzeitbeobachtung von Sepsispatienten gewährleistet.
Studienziel
Ziel des Projektes ist der Aufbau des Jena Sepsis Registers, eines prospektiven Beobachtungsregisters für Patienten mit schwerer Sepsis/septischer Schock am Universitätsklinikums Jena.
Neben dem Erfassen von Prävalenz und Inzidenz der schweren Sepsis möchte das JSR Morbidität, Mortalität und gesundheitsökonomische Zusammenhänge der schweren Sepsis im Langzeitverlauf darstellen.
Hierzu werden sowohl klinische, demographische, mikrobiologische als auch sozioökonomische Parameter erfasst.
Als essentielle Struktureinheit des Center for Sepsis Control and Care (CSCC) am Universitätsklinikum Jena ist es dazu Aufgabe des JSR, Patienten mit schwerer Sepsis/septischemSchock für weitere Studien des CSCC zu identifizieren und diese bei der Datenerfassung zu unterstützen.
Durch die Zusammenarbeit von Intensivmedizinern und Hausärzten möchte das Institut für Allgemeinmedizin einen substantiellen Beitrag zur Qualitätsverbesserung in der Versorgung von Sepsispatienten leisten.
Kooperationspartner
- Prof. Dr. F.M. Brunkhorst; Deutsche Sepsis-Gesellschaft e.V. c/o Universitätsklinikum Jena, Klinik für Anästhesiologie und Intensivtherapie
- Prof. Dr. M. Löffler, PD Dr. C. Engel; IFB Sepsis und Sepsisfolgen (CSCC); Institut für Medizinische Informatik, Statistik und Epidemiologie, Universität Leipzig
Publikationen
Kongresse und Abstraktbände
-
Schmidt K. Effekte einer hausärztlichen Sepsis-Nachsorge in Abhängigkeit vom Bildungsstand (Vortrag). 51 Kongress für Allgemeinmedizin und Familienmedizin; 20.09.-23.09.2017; Düsseldorf.
- Schmidt K, Gensichen J, Bahr V, Engel C, Fleischmann C, Rissner F, Pausch C, Scherag A, Reinhart K, Brunkhorst FM, and the JSR Study Group. A sepsis-registry for long term outcomes (NCT02165501) (Poster). Weimar Sepsis Update 2015; 09.-11.09.2015; Weimar, Germany.
- Schmidt K, Gensichen J, Thiel P, Ludewig K, Bahr V, Rissner F, Engel C, Loebe M, Porzelius C, Reinhart K, Brunkhorst FM. A prospective observational web-based registry for assessment of long-term outcome in patients with severe sepsis. Infection. 2013;41(Suppl.1):S170.
- Schmidt K, Thiel P, Bahr V, Engel C, Löffler M, Ludewig K, Rissner F, Reinhart K, Brunkhorst FM, Gensichen J. JSR - erstes hausarztbasiertes Sepsisregister gestartet (Vortrag). 46 Kongress für Allgemeinmedizin und Familienmedizin; 20.-22.09.2012; Rostock.
- Thiel P, Schmidt K, Mueller F, Ludewig K, Brunkhorst FM, Gensichen J. The Jena Sepsis Registry: a prospective observational registry for patients with severe sepsis or septic shock, supported by primary care. Infection. 2011;39(Suppl. 2):S138-S9.

SMOOTH - Strukturierte Langzeitbegleitung für Patienten nach Sepsis

Current Controlled Trials: Turn sepsis to life! [ISRCTN61744782]
Deutsches Register Klinischer Studien: Strukturierte Langzeitbegleitung für Patienten nach Sepsis [DRKS-ID: DRKS00000741]
Jährlich erkranken in Deutschland ca. 150.000 Menschen an einer Sepsis, einer Infektion des gesamten Organismus. Diese oft lebensbedrohliche Erkrankung erfordert intensivmedizinische Behandlung und hinterlässt z.T. schwere gesundheitliche Folgen.
Nach Entlassung aus dem Krankenhaus werden die überlebenden Patienten meist in Hausarztpraxen weiter behandelt. Wie diese Langzeitbetreuung praktisch unterstützt werden kann, untersucht die vom Bundesministerium für Bildung und Forschung (BMBF) geförderte Interventionsstudie SMOOTH. Ziel ist die Entwicklung eines sepsisspezifischen Nachsorgeprogramms.
Die SMOOTH Studie ist Teil des integrierten Forschungs- und Behandlungszentrums für Sepsis und Sepsisfolgen (IFB/CSCC: Center for Sepsis Control and Care) am Universitätsklinikum Jena.
Durch älter werdende Bevölkerung und steigende Invasivität der modernen Hochleistungsmedizin nimmt die Anzahl überlebender Sepsispatienten in Deutschland kontinuierlich zu. Etwa 60.000 Menschen überstehen hierzulande jährlich die schwere Infektion und leiden über Jahre unter Komplikationen wie Neuropathien, posttraumatischer Belastungsstörung, Depressionen oder chronischem Schmerz. Diese Langzeitverläufe sind bislang wenig erforscht - es existieren kaum Einrichtungen, Programme oder Leitlinien für eine effektive Nachbetreuung. Der Großteil dieser oft multimorbiden Patienten wird in Hausarztpraxen versorgt.
Studienziel
Die Smooth-Studie will herausfinden, ob sich die Lebensqualität und weitere klinische Zielgrößen von Sepsispatienten durch eine spezifische Nachbetreuung im Sinne eines Disease Management Programms (DMP) verbessern lassen.
Methoden
Nach einer überlebten Sepsis sollen die Patienten in Zusammenarbeit mit den behandelnden Hausärzten aktiv und strukturiert über insgesamt ein Jahr begleitet werden. Der Struktur eines Disease Management Programms (DMP) entsprechend gliedert sich die Intervention in drei Bereiche:
- Strukturiertes Entlassungsmanagement (ITS-Normalstation-Rehaklinik-ambulante Versorgung)
- Intensiviertes telefonisches Monitoring der Patienten (1x im Monat bzw.1x im Quartal) auf Sepsiskomplikationen mit etablierten Instrumenten
- Sepsis-spezifische Schulung der Patienten durch den Case manager (Studienschwester) sowie der Hausärzte durch den Liaisonarzt (Studienarzt) im Rahmen eines 1:1-Präsenztermines
Zielgrößen
Als primäre Zielvariable wird nach 6 Monaten die gesundheitsbezogene Lebensqualität der Patienten erhoben. Mit dem Fragenbogen SF 36 steht hierzu ein etabliertes Messinstrument zur Verfügung. Sekundäre Zielvariablen sind unter anderem die Erfassung von physischer Aktivität, Schmerzniveau, Depressionssymptomen, kognitiven Defiziten, neuropathischen Symptome und stationären Aufenthalten - jeweils 6, 12 und 24 Monate nach Entlassung von der Intensivstation.
Studienpopulation
- überlebende Patienten nach einer schweren Sepsis oder einem septischen Schock (ICD-10: A41)
Studiendesign
- zwei-armige Interventionsstudie, prospektiv, offen, multizentrisch, randomisiert
Projektdauer
- 2010 bis 2015
Projektteam
- Dr. med. Konrad Schmidt
- Dr. rer. pol. Antje Freytag
- Dr. med. Monique Böde
- Dipl.-Psych. Daniel Schwarzkopf (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
Projektpartner
- Dr. Christoph Heintze, MPH; Institut für Allgemeinmedizin, Charité, Universitätsmedizin Berlin
- Prof. Dr. F.M. Brunkhorst; Deutsche Sepsis-Gesellschaft e.V. c/o Universitätsklinikum Jena, Klinik für Anästhesiologie und Intensivtherapie
- PD Dr. C. Engel; IFB Sepsis und Sepsisfolgen (CSCC); Institut für Medizinische Informatik, Statistik und Epidemiologie, Universität Leipzig
- Dimitry S. Davydow, MD; Department of Psychiatry and Behavioral Sciences, University of Washington at Harborview Medical Center, USA
- Michael Von Korff, ScD; Group Health Research Institute, Group Health Cooperative, Seattle, USA
Kooperierende Kliniken
- Universitätsklinikum Jena, Klinik für Anästhesiologie und Intensivtherapie (Prof. Dr. med. Konrad Reinhart)
- Zentralklinik Bad Berka GmbH, Klinik für Anästhesie und Intensivmedizin (PD Dr. med. Torsten Schreiber)
- Helios Klinikum Erfurt, Klinik für Anästhesie, Intensivmedizin und Schmerztherapie (Prof. Dr. med. Andreas Meier-Hellmann)
- Klinikum St. Georg gGmbH Leipzig Klinik für Anästhesiologie, Intensiv- und Schmerztherapie mit Abteilung Palliativmedizin (Prof. Dr. med. Armin Sablotzki)
- Vivantes Klinikum im Friedrichshain Berlin (Priv.-Doz. Dr. med. Siegfried Veit [Anästhesie], Prof. Dr. Dietrich Andresen [Innere])
- Vivantes Klinikum Neukölln Berlin (Prof. Dr. med. Herwig Gerlach [Anästhesie], Prof. Dr. Harald Darius [Innere])
- Vivantes Klinikum Hellersdorf Berlin, Klinik für Anästhesie (Dr. Margerita Metzger)
- Vivantes Auguste-Viktoria-Klinikum Berlin (Prof. Dr. Peter Lehmkuhl [Anästhesie], Prof. Dr. Helmut Schühlen [Innere])
- Vivantes Wenckebach-Klinikum Berlin, Klinik für Anästhesie (Prof. Dr. Peter Lehmkuhl)
- Vivantes Klinikum Am Urban Berlin (Prof. Dr. Hans-Joachim Hartung [Anästhesie], Prof. Dr. Dietrich Andresen [Innere])
- Charite Universitätsmedizin Campus Virchow, Klinikum Klinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin (Prof. Dr. med. Claudia Spies)
- DRK Kliniken Berlin-Köpenick, Klinik für Anästhesie (Priv.-Doz. Dr. med. Hartmut Kern)
- Charite Universitätsmedizin, Campus Virchow- Klinikum, Medizinische Klinik mit Schwerpunkt Nephrologie und Internistische Intensivmedizin (Prof. Dr. med. Achim Jörres)
Externer Beirat
- PD Dr. med. Jürgen Graf; Deutsche Lufthansa, AG Medizinischer Dienst, Frankfurt a.M.
- Prof. Dr. rer. nat. Ulrike Ehlert; Universität Zürich, Psychologisches Institut, Klinische Psychologie und Psychotherapie, Zürich
- Prof. Dr. med. Armin Sablotzki, Klinikum St. Georg gGmbH, Klinik für Anästhesiologie, Intensiv- und Schmerztherapie, Leipzig
- Prof. Dr. Dr. med Günter Ollenschläger; Leiter des ÄZQ, Ärztliches Zentrum für Qualität in der Medizin (Gemeinsames Institut von Bundesärztekammer und Kassenärztlicher Bundesvereinigung), Berlin
Publikationen
Eigene Artikel
- Schmidt K, Worrack S, Von Korff M, Davydow D, Brunkhorst F, Ehlert U, Pausch C, Mehlhorn J, Schneider N, Scherag A, Freytag A, Reinhart K, Wensing M, Gensichen J, for the SMOOTH Study Group. Effect of a primary care management intervention on mental health-related quality of life among survivors of sepsis: a randomized clinical trial. JAMA. 2016;315(24):2703-11. [PDF]
- Schmidt K, Mühlberg J, Brunkhorst FM, Gensichen J. Die Betreuung des Intensivpatienten ist mit der Entlassung nicht zu Ende: Post-ICU-Care. Intensiv-News. 2016(1):26-8. [PDF]
- Schmidt K, Thiel P, Mueller F, Schmuecker K, Worrack S, Mehlhorn J, Engel C, Brenk-Franz K, Kausche S, Jakobi U, Bindara-Klippel A, Schneider N, Freytag A, Davydow D, Wensing M, Brunkhorst FM, Gensichen J. Sepsis survivors monitoring and coordination in outpatient health care (SMOOTH): study protocol for a randomized controlled trial. Trials. 2014;15(1):283. [PDF]
- Schmidt K. Erst Intensivstation, dann PTBS. Ärzte Zeitung online. 2014;Jan 20.
- Mehlhorn J, Freytag A, Schmidt K, Brunkhorst FM, Graf J, Troitzsch U, Schlattmann P, Wensing M, Gensichen J. Rehabilitation interventions for post intensive care syndrome. A systematic review. Crit Care Med. 2014;42(5):1263-71. [Link]
- Schmidt K, Thiel P, Mehlhorn J, Schmuecker K, Mueller F, Gensichen J. Residuen kritischer Erkrankungen in der Hausarztpraxis. Intensiv Notfallbehandlung. 2012;37(3):139-45.
- Schmidt K, Mehlhorn J, Kausche S, Schmücker K, Thiel P, Heintze C, Brunkhorst FM, Gensichen J. Postintensive Nachsorge in der Hausarztpraxis. Medical special. 2012(6):10-1.
Kongresse und Abstraktbände
- Schmidt K. Effekt einer hausärztlichen Sepsisnachsorge auf posttraumatische Beschwerden (Vortrag). 52 Kongress für Allgemeinmedizin und Familienmedizin; 13.09.-15.09.2018; Innsbruck.
-
Schmidt K. Effekte einer hausärztlichen Sepsis-Nachsorge in Abhängigkeit vom Bildungsstand (Vortrag). 51 Kongress für Allgemeinmedizin und Familienmedizin; 20.09.-23.09.2017; Düsseldorf.
-
Hülle K. Überlebte Sepsis: Welche Kosten entstehen in der Nachsorge? (Vortrag). 51 Kongress für Allgemeinmedizin und Familienmedizin; 20.09.-23.09.2017; Düsseldorf.
- Eißler F, Schmidt K, Worrack S, Lehmann T, Gehrke-Beck S, Heintze C, Gensichen J. Depression nach schwerer Sepsis - eine clusterorientierte Verlaufsanalyse (Vortrag). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main.
- Schmidt K, Worrack S, Schneider N, Mühlberg J, Pausch C, Scherag A, Gehrke-Beck S, Heintze C, Wensing M, Gensichen J. Langzeitverläufe nach hausärztlicher Sepsisnachsorge (Vortrag). 50 Kongress für Allgemeinmedizin und Familienmedizin; 30.09.-02.10.2016; Frankfurt am Main.
- Schmidt K, Worrack S, Mehlhorn J, Pausch C, Brunkhorst FM, Engel C, Heintze C, Beck S, Fleischmann C, Wensing M, Gensichen J. Sepsisnachsorge in der Primärversorgung (Vortrag). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen/Südtirol, Italien.
- Worrack S, Schmidt K, Mehlhorn J, Gensichen J. Schlafstörung als Hinweis auf eine eingeschränkte Lebensqualität nach Sepsis? (Poster). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen/Südtirol, Italien. [PDF]
- Schmidt K, Worrack S, Brunkhorst FM, Davydow D, Engel C, Fleischmann C, Mehlhorn J, Pausch C, Reinhart K, Wensing M, Gensichen J, and the Smooth Study Group. Physical function in sepsis survivors (Poster). Weimar Sepsis Update 2015; 09.-11.09.2015; Weimar, Germany.
- Worrack S, Schmidt K, Mehlhorn J, Gensichen J. Insomnia after sepsis (Poster). Weimar Sepsis Update 2015; 09.-11.09.2015; Weimar, Germany. [PDF]
- Schmidt K, Worrack S, Brunkhorst FM, Davydow D, Ehlert U, Engel C, Kausche S, Pausch C, Reinhart K, Schmuecker K, Wensing M, Von Korff M, Gensichen J. Sepsis Survivors Monitoring And Coordination In Outpatient Health Care (SMOOTH) - A Randomized Controlled Trial [ISRCTN: 61744782] (Vortrag). American Thoracic Society 2015 International Conference; 15.-20.05.2015; Denver, USA.
- Kausche S, Schmidt K, Gensichen J, Smooth Study Group. Verlauf und Risikofaktoren neuropathischer Beschwerden nach Sepsis (Poster). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen/Südtirol, Italien. [PDF]
- Kausche S, Schmidt K, Worrack S, Gensichen J. Verlauf und Risikofaktoren neuropathischer Beschwerden nach schwerer Sepsis (Poster). 48 Kongress für Allgemeinmedizin und Familienmedizin; 18.-20.09.2014; Hamburg. [PDF]
- Schmidt K, Gensichen J, Thiel P, Ludewig K, Bahr V, Rissner F, Engel C, Loebe M, Porzelius C, Reinhart K, Brunkhorst FM. A prospective observational web-based registry for assessment of long-term outcome in patients with severe sepsis. Infection. 2013;41(Suppl.1):S170.
- Schmidt K, Altmann U, Worrack S, Kausche S, Schmuecker K, Jacobi U, Brenk-Franz K, Heintze C, Engel C, Porzelius C, Loeffler M, Oppert M, Keh D, Gerlach H, Toussaint S, Reill L, Reinhart K, Schreiber T, Brunkhorst FM, Gensichen J. Risk factors for sepsis sequelae. Infection. 2013;41(Suppl.1):S126.
- Mehlhorn J, Freytag A, Schmidt K, Brunkhorst FM, Graf JT, U., Schlattmann P, Wensing M, Gensichen J. Rehabilitative Interventionen für Patienten nach kritischer Erkrankung - Ein systematischer Review (Poster). 47 Kongress für Allgemeinmedizin und Familienmedizin; 12.-14.09.2013; München. [PDF]
- Mehlhorn J, Freytag A, Schmidt K, Brunkhorst FM, Graf J, Troitzsch U, Schlattmann P, Wensing M, Gensichen J. Rehabilitation interventions for post intensive care syndrome: a systematic review. Infection. 2013;41(Suppl.1):S58.
- Schmidt K, Thiel P, Mueller F, Brunkhorst FM, Heintze C, Engel C, Oppert M, Meier-Hellmann A, Gerlach H, Schreiber T, Davydow SD, Brenk-Franz K, Schneider N, Gensichen J. Sepsis survivors monitoring and coordination in outpatient healthcare (Smooth): study synopsis. Infection. 2011;39(Suppl. 2):S139.
T
TelemedizinTelemedizin für gerontopsychiatrische Patient:innen und deren Behandler:innen
Die Versorgung von Demenzpatienten stellt das Gesundheitssystem vor große Herausforderungen. Ein reibungsloses Zusammenspiel von Fachärzt:innen, Hausärzt:innen und Pflegenden wird daher immer dringlicher. Erschwert wird dies durch zunehmenden Fachärzt:innenmangel der die räumliche Distanz zwischen den Akteur:innen vergrößert.
Projektteam
- Prof. Dr. Jochen Gensichen, München (ehemals Institut für Allgemeinmedizin Jena)
- Tobias Neisecke (ehemals Institut für Allgemeinmedizin Jena)
- Jörg Breitbart (ehemals Institut für Allgemeinmedizin Jena)
Kooperationspartner
- Prof. Dr. Bär, Klinik für Psychiatrie und Psychotherapie (Teilprojektleitung Psychiatrie und Psychotherapie, Sprecher Klinische Versorgung)
- Dr. Specht, Geschäftsbereich Informationstechnologie (Teilprojektleitung Informationstechnologie UKJ)
- Prof. Dr. Detschew, Technische Universität Ilmenau, Fachgebiet Biosignalverarbeitung und Arbeitsgruppe Medizinische Informatik
- Prof. Dr. Scupin, Ernst-Abbe-Fachhochschule Jena, Fachbereich Sozialwesen
- Dr. Käding, GMC Systems mbHDr. Mauerer, T-systems International GmbH
Publikationen
Eigene Artikel
- Neisecke T, Freitag M, Ammon D, Breitbart J, Freytag A, Bär K-J, Scupin O, Schlattmann P, Specht M, Wensing M, Gensichen J. Einfluss intersektoraler elektronischer Medikationslisten auf die Arzneimitteltherapiesicherheit. Z Allg Med. 2016;92(12):508-13. [PDF]
V
VeCo-Praxis
VeCo-Praxis
(Pilotprojekt im Rahmen von RESPoNsE)
„Angebot und Inanspruchnahme von Gesundheitsleistungen im hausärztlichen Bereich für nicht an Covid-19 erkrankte Patient:innen aus der Sicht von Hausärzt:innen, Medizinischen Fachangestellten und Patient:innen“ (federführend ist das RESPoNsE-Team der Charité Universitätsmedizin Berlin)
Die Corona-Pandemie führte zu vielfachen Veränderungen der Gesundheitsversorgung, nicht nur im Sinne der zusätzlichen Anforderung, die sich aus der Versorgung von an Covid erkrankten oder positiv getesteten Menschen ergab und weiter ergibt. Es kam sowohl zu einem veränderten Nutzungsverhalten (patientenseitig) als auch zu einem veränderten Angebot (versorgerseitig) im Gesundheitswesen sowie auch zu einem generell veränderten Gesundheitsverhalten (auf Bevölkerungs-Ebene).
Gemeinsam mit interessierten Hausärzt:innen und medizinischen Fachangestellten (MFA) wurde eine Studie entworfen, die rückblickend die Versorgungssituation von nicht an Covid erkrankten Menschen unter Pandemiebedingungen analysiert: An welchen Stellen kam es zu Unterversorgung? Gab es vielleicht auch eine Neubewertung dessen, was wirklich erforderlich ist?
Die RESPoNsE-Pilotstudie VeCo-Praxis bestand aus insgesamt vier Teilstudien und beinhaltete sowohl quantitative als auch qualitative Befragungen von Hausärzt:innen, MFA und Patient:innen.
Die Publikation können Sie HIER kostenfrei abrufen.
Projektteam
Projektteam Jena:
W
WoncaPraxisteams unterstützen Patientenselbstsorge

Das gemeinsam mit irischen und finnischen Kolleg:innen begonnene Projekt soll die hausärztliche Unterstützung bei der Selbstsorge von chronisch Kranken untersuchen.
„Gerade bei chronischen Erkrankungen, wenn die Behandlung zum Alltag gehört, ist der/die Patient:in der/die wichtigste Akteur:in im Therapieprozess“, so Professor Jochen Gensichen, ehemaliger Direktor des Instituts für Allgemeinmedizin am Jenaer Universitätsklinikum, „sein aktives Mitwirken und seine Selbstsorge sind entscheidend für den langfristigen Erfolg z.B. in der Diabetesbehandlung.“ Für dieses Selbst-Management, beispielsweise die Bestimmung des Blutzuckerwertes, muss der/die Patient:in von Hausärzt:innen und deren Mitarbeiter:innen geschult und unterstützt werden. Zusammen mit Allgemeinmediziner:innen des Irish College of General Practioners und der Finish Medical Society Duodecim will unser Institut eine strukturierte Anleitung zur Patient:innenselbstsorge entwickeln und testen. Mit dem modular aufgebauten Handbuch soll Hausärzt:innen und medizinischem Fachpersonal ein effektives Instrument an die Hand gegeben werden, mit dem sie ihre Patient:innen besser zur Selbstsorge befähigen können.
Das Projekt wurde auf der letzten Vorstandssitzung (im Frühjahr 2012) von WONCA Europe, der europäischen Sektion der Welthausärztevereinigung, mit dem Jubiläumsforschungspreis ausgezeichnet. Das Projekt war mit Hinblick auf das 20-jährige Bestehens der Vereinigung 2015 ausgelobt worden, das bis dahin zum Nutzen aller Hausärzt:innen in Europa umgesetzt werden kann. „Eine gute Selbstsorge verbessert die Arzt-Patienten-Beziehung und das Behandlungsergebnis. Die hausärztliche Versorgung wird davon langfristig profitieren“, begründete der Vorstand seine Entscheidung.
Module
- Modul 1: Systematischer Review zu den Effekten von Selbstsorge-Interventionen (Leitung: Dr. Andre Rochfort und Dr. Claire Collins, Irish College of General Practioners)
- Modul 2: Entwicklung eines Traningmanuals für Teams in Hausarztpraxen zur Unterstützung von Patienten in ihrer Selbstsorge (Leitung: Dr. Ilkka Kunnamo, und Dr. Klas Windell, Finish Medical Society Duodecim)
- Modul 3: Evaluation des Traningmanuals in fünf europäischen Ländern (Leitung: Dr. Tina Erikson, Europrean Association for Quality and Safty in Primray Care und Prof. Dr. Jochen Gensichen, ehemals Institut für Allgemeinmedizin, Universitätsklinikum Jena, jetzt München )
Kooperationspartner
- Prof. Dr. Jochen Gensichen (EQuiP Deutschland; Institut für Allgemeinmedizin München)
- Ulrik Kirk (EQuiP Denmark)
- Andrée Rochfort (EQuiP Ireland)
- Tina Eriksson (EQuiP Denmark)
- Ilkka Kunnamo (EQuiP Finland)
Publikationen
Kongresse
- Schneider N, Schelle M, Kirk U, Rochfort A, Eriksson T, Kunnamo I, Gensichen J. E-Learning "Motivational Interviewing" - A useful tool to improve the skills and competence of communication? (Poster). WONCA Europe Conference; 15.-18.06.2016; Copenhagen, Denmark. [PDF]
- Gensichen J, Schelle M, Schneider N, Rochfort A, Eriksson T, Kirk U, Kunnamo I. Eine Gesprächstechnik zum Gesundheitsverhalten - Der Onlinekurs zum motivierenden Interview für Hausärzte (Poster). 49 Kongress für Allgemeinmedizin und Familienmedizin; 17.-19.09.2015; Bozen / Südtirol, Italien. [PDF]
- Gensichen J, Schelle M, Schneider N. E-Learning Kurs Motivierendes Interview (Poster). 48 Kongress für Allgemeinmedizin und Familienmedizin; 18.-20.09.2014; Hamburg. [PDF]